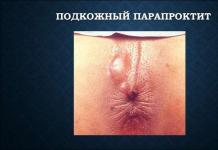
Лекарственная болезнь
В последнее время все чаще возникают разговоры о том, что лекарства могут вызвать или усилить симптомы практически любого заболевания.
В серьезных научных изданиях печатаются данные исследований, подтверждающие общее вредное воздействие лекарств на больных людей. Так, ученые провели исследование, в результате которого выяснилось, что лекарственные препараты каждый год становятся причиной смерти около 100 тыс. человек, а также приводят к развитию тяжелых заболеваний у более чем 2 млн человек. Этот феномен получил название лекарственной болезни.
Научные исследования также показывают, что примерно в половине случаев отрицательные последствия применения лекарственных средств проявились по причине приема неоправданно высоких доз, что является ошибкой врачей. Кроме того, некоторые пациенты просто не информируют своих лечащих врачей о наличии аллергических реакций на те или иные препараты. Часто препараты назначаются без учета индивидуальных особенностей пациента.
Так, по данным проводимых исследований, в США примерно половине как детей, так и взрослых врачи при вирусных заболеваниях, не требующих применения антибиотиков, например при простуде, все же назначают их.
Исследования, проводимые учеными медицинской кафедры Гарвардского университета, показали, что около 20% госпитализированных больных принимают назначенные врачом препараты во вред себе. Причиной этого часто становится превышение дозы. По мнению исследователей, врачи завышают дозы, чтобы подстраховаться. Из исследуемых больных никто не умер, однако около 30% их них получили осложнения после проведенной в стационаре терапии.
Самыми распространенными осложнениями, вызванными неоправданным приемом лекарств, являются диарея, обезвоживание организма и слабость. Этих последствий можно было бы избежать примерно в 60% случаев, будь медицинский персонал более внимательным к больным.
[!] Слово «лекарство» произошло от греческого слова «pharmakeia», которое переводится и как «лечебное средство», и как «яд».
Врачи слишком поспешно выписывают лекарства. Так, при жалобах на бессонницу более 60% врачей выписывали пациентам снотворные препараты, в то время как причиной подобного состояния могли быть крепкий чай или кофе на ночь, дневной сон, отсутствие физических упражнений и т. п. При жалобах людей на боли в животе и данных эндоскопического обследования, говорящих о диффузном раздражении стенок желудка, около 65% врачей назначают им препараты из группы H2-гистаминоблокаторов, например ранитидин. Однако во многих случаях причиной возникающих в животе болей являются те же самые кофе, курение, стрессы, бесконтрольный прием аспирина и т. д. Во всех перечисленных случаях более корректно было бы выявить и попытаться устранить настоящие причины или хотя бы уменьшить их влияние.
Нередки в медицинской практике и такие случаи, когда болезнь возникает как реакция на прием какого-нибудь лекарства. В этом случае назначение еще одного препарата для устранения возникшего заболевания чревато негативными последствиями. К сожалению, врачи тратят мало времени на выяснение всех факторов, приведших к возникновению той или иной болезни. Слишком часто люди принимают лекарства в ситуациях, в которых можно было бы избежать медикаментозного лечения, назначив другие методы терапии или, по крайней мере, значительно уменьшив количество принимаемых при лечении лекарств.
[!] От побочных эффектов, вызванных приемом лекарств, умирает в 10 раз больше людей, чем в результате хирургических ошибок.
Исследователи из университетов Торонто и Гарварда открыли феномен, который назвали каскадом назначений. Он заключается в том, что, когда после приема какого-нибудь лекарственного средства у человека возникает побочный эффект, врач ошибочно интерпретирует его как симптом нового заболевания и назначает для его лечения другое лекарственное средство, которое тоже может вызвать побочные эффекты и быть интерпретировано, в свою очередь, как признак еще одного заболевания. Таким образом, каскадом назначаются лекарства, которые являются для больного не столько эффективными, сколько вредными.
Например, употребление антидепрессантов, антипсихотических и антигистаминных препаратов может ухудшить моторику кишечника, что побуждает врача назначить слабительные средства. Употребление кардиотропных препаратов может привести к появлению симптомов, сходных с симптомами болезни Паркинсона, в результате чего назначаются лекарства для лечения паркинсонизма. Такие распространенные симптомы, как депрессия, бессонница, сексуальные расстройства, аритмии, сердечные расстройства и перепады давления, тоже могут быть вызваны приемом лекарственных средств. В то же время применяемые для лечения этих симптомов транквилизаторы и снотворные препараты вызывают тяжелые побочные эффекты, негативно сказываясь на работе центральной нервной системы (ЦНС). Антигипертензивные лекарства и средства, применяемые для лечения аритмий сердца, расстройств желудочно-кишечного тракта, также могут привести к тяжелым побочным заболеваниям.
[!] Старорусское слово «зелье» означает как лечебный, так и ядовитый напиток.
На фоне повсеместной рекламы терапии исключительно лекарственными препаратами даже сами врачи, принимая пациента, спешат решить вопрос, что следует ему назначить, а не как вообще можно помочь. В результате в большинстве случаев не принимаются во внимание другие методы лечения – такие, как изменение образа жизни или лечебная диета.
Причина возникновения проблемы лекарственной болезни заключается в том, что в современном мире в качестве лекарственных средств используют мощные химические вещества. Их высокая биологическая активность порой делает невозможным определить границу между максимально эффективной и токсической дозами, иногда разница между ними слишком мала.
Кроме того, каждый без исключения лекарственный препарат обладает хоть каким-нибудь побочным эффектом, и к нему существуют противопоказания. Так, даже самые, казалось бы, безопасные препараты на самом деле являются вредными. Например, аспирин может доставить много неприятностей тем, кто имеет предрасположенность к кровотечениям или страдает язвенной болезнью желудка или кишечника. У таких людей употребление аспирина может вызвать тяжелое состояние, а иногда и стать причиной смерти.
Аспирин может также провоцировать приступы астмы у людей, предрасположенных к этому заболеванию. У детей аспирин может вызвать синдром Рея, особенно при инфекциях, когда родители чаще всего дают препарат, чтобы снять температуру. Между тем синдром Рея очень часто приводит к смерти. Этот перечень противопоказаний относится к препарату, считающемуся более или менее безопасным!
[!] От 3 до 5% всех поступлений больных в стационары вызваны побочными действиями лекарств.
Так же и любой другой препарат может не только вызвать побочные эффекты, но и привести к летальному исходу. Однако в аннотациях к лекарствам не всегда пишут о побочных действиях. В основном это касается мелких производителей лекарств. Так что желательно приобретать препараты крупных, широко известных фармацевтических фирм, которые стараются давать, как правило, полную информацию о своей продукции.
Но опасность неправильного приема лекарственного препарата заключается еще и в том, что побочное действие не всегда связано с превышением дозы. Побочные эффекты бывают разными, например в виде аллергических реакций. Даже минимальное количество препарата может привести к тяжелым последствиям. Передозировка обычно вызывает токсические реакции, которые тем сильнее проявляются, чем больше человек превышает допустимую для лечения дозу.
Причина возникновения лекарственной болезни заключается еще и в том, что многие препараты часто бывают несовместимыми друг с другом. Химические вещества, входящие в состав лекарств, попадая в организм и смешиваясь, начинают взаимодействовать друг с другом, приводя к непредсказуемым последствиям. Различные препараты при взаимодействии изменяют эффект от других препаратов. А ведь в стационарах зачастую назначают по 5–10, а иногда и до 40 медицинских препаратов. Влияние такого числа лекарств описать просто невозможно.
Не всегда можно обойтись без лекарств, особенно при серьезных заболеваниях, однако любому человеку следует знать правила «лекарственной безопасности».
Из книги Растения - твои друзья и недруги автора Рим Билалович Ахмедов56. БУКВИЦА ЛЕКАРСТВЕННАЯ За долгие годы знакомства с ней у меня сложилось убеждение, что это ценнейшее лекарственное растение ещё не получило должного широкого признания. А ведь не зря в народе бытовала в стародавние времена поговорка: продай пальто – купи буквицу.
Из книги Болезни щитовидной железы. Выбор правильного лечения, или Как избежать ошибок и не нанести вреда своему здоровью автора Юлия Попова63. ВЕРБЕНА ЛЕКАРСТВЕННАЯ В древности ей приписывали магические свойства, якобы предохраняющие от сглаза, порчи и проклятья. Считалось, что она излечивает все болезни. Сейчас вербеной пользуются редко, так как имеются более эффективные средства для лечения печени,
Из книги Госпитальная педиатрия: конспект лекций автора Н. В. Павлова65. ВЕРОНИКА ЛЕКАРСТВЕННАЯ Трава вероники в виде настоев и отваров популярна в народной медицине при потере памяти, головокружении, при заболеваниях, вызванных поднятием тяжести. Лечат вероникой болезни печени, почек, селезёнки, мочевого пузыря, язву желудка. Находит она
Из книги Внутренние болезни: конспект лекций автора165. КУПЕНА ЛЕКАРСТВЕННАЯ Это растение давно привлекло моё внимание налётом какой-то таинственности. Стебель не прямой, а согнутый в полудугу, будто тяжёлую ношу несёт на себе. Листья словно в очередь выстроились – поднимаются от корня к вершине равномерной чередой и
Из книги Внутренние болезни автора Алла Константиновна Мышкина185. МЕДУНИЦА ЛЕКАРСТВЕННАЯ В народной медицине медуница считается одним из лучших средств при детском туберкулёзе. Медуницей в народе лечат бронхиты, фарингиты, бронхиальную астму, пневмонию, воспаление почек, геморрой, воспалительные женские заболевания, а также пьют
Из книги Лекарства, которые вас убивают автора Линиза Жувановна Жалпанова186. МЕЛИССА ЛЕКАРСТВЕННАЯ Препараты из листьев мелиссы ценятся прежде всего как эффективное седативное средство. При сердечных заболеваниях исчезает одышка, прекращаются приступы тахикардии, исчезают боли в области сердца. Мелисса особенно полезна больным пожилого
Из книги Справочник здравомыслящих родителей. Часть вторая. Неотложная помощь. автора Евгений Олегович КомаровскийДиффузный токсический зоб (болезнь Грейвса, базедова болезнь, болезнь Перри) Это одно из самых известных и распространенных заболеваний щитовидной железы, знакомое многим по фотографиям из школьных учебников анатомии, на которых были запечатлены лица с глазами навыкате
Из книги Болезни щитовидной железы. Лечение без ошибок автора Ирина Витальевна МилюковаЛЕКЦИЯ № 14. Лекарственная болезнь у детей Осложнения разделяются на:1) медикаментозные, которые подразделяются на истинно побочные действия лекарственных препаратов;2) токсические эффекты лекарственных препаратов;3) осложнения, связанные с внезапной отменой
Из книги Сахароснижающие растения. Нет – диабету и лишнему весу автора Сергей Павлович КашинЛЕКЦИЯ № 46. Лекарственная болезнь Лекарственная болезнь связана с выработкой антител или появлением Т-лимфоцитов, специфических к лекарственному препарату или его метаболитам.Первое сообщение о лекарственной аллергии или сывороточной болезни, вызванной введением
Из книги Аллергия. Народные способы лечения автора Юрий Михайлович Константинов55. ЛЕКАРСТВЕННАЯ БОЛЕЗНЬ (ДИАГНОСТИКА, ОСЛОЖНЕНИЕ, ЛЕЧЕНИЕ) При диагностическом исследовании используется проведение кожных проб:1) при аллергических реакциях немедленного типа: внутрикожное введение антигена проявляется гиперемией и волдырем в месте инъекции
Из книги автораЛекарственная болезнь В последнее время все чаще возникают разговоры о том, что лекарства могут вызвать или усилить симптомы практически любого заболевания. В серьезных научных изданиях печатаются данные исследований, подтверждающие общее вредное воздействие
Из книги автора11.13. УКАЧИВАНИЕ (БОЛЕЗНЬ ДВИЖЕНИЯ, МОРСКАЯ БОЛЕЗНЬ) Укачивание - состояние, проявляющееся слабостью, головокружением, усиленным слюноотделением, потливостью, тошнотой и рвотой. Возникает при длительном раздражении вестибулярного аппарата (при поездках, полетах и
Из книги автораДиффузный токсический зоб (Базедова болезнь; болезнь Грейвса) Это наиболее обычная причина тиреотоксикоза, хотя диффузный токсический зоб нельзя называть распространенным заболеванием. Тем не менее встречается он довольно часто, примерно у 0,2 % женщин и у 0,03 % мужчин -
Из книги автора Из книги автора Из книги автораЛекарственная аллергия Аллергия – бич нашего времени, и, конечно, она проявляется и в отношении лекарств. При этом возникновение симптомов аллергии в ответ на введение лекарств наблюдается не только у тех, кто склонен к аллергии, хотя у них, конечно, частота таких реакций
Лекарственная болезнь. (ЛБ)
Вопрос о теоретическом риске, который берет на себя врач при любом лечении, в том числе и лекарственными препаратами, приобрел особую известность в связи с наблюдаемыми в последние годы осложнениями. Профессор Георгий Мандраков так говорит: «Лекарство – это символ целей преследуемых медициной и возможностей, которыми она располагает для достижения этих целей».
В настоящее время мы располагаем огромным количеством лекарственных препаратов, у нас имеются наиболее мощные специфические лекарства, применение которых излечивает и возвращает к жизни миллионы людей. Однако широкое применение лекарственных препаратов, назначение поддерживающих и непрерывных терапий при некоторых заболеваниях (коллагенозы, заболевания крови) обусловило появление множества побочных эффектов лекарств. На наших глазах учащаются заболевания, которые ранее были большой редкостью (кандидозы, глубокие микозы) и появляются новые еще мало известные патологические состояния. Итак, как вы уже поняли из вступительного слова тема сегодняшней лекции -- ЛБ.
Мы должны сегодня разобрать следующие вопросы:
определение понятия, его правомочность.
разобрать вопросы этиологии и патогенеза.
остановиться на особенностях лекарственной аллергии.
остановиться на вопросах классификации
разобрать клинику ЛБ, поражение отдельных органов и систем при ЛБ
Разобрать клинику анафилактического шока – как самой грозной формы ЛБ
методы диагностики ЛБ
Лечение и профилактика ЛБ
Термин ЛБ был впервые предложен в 1901 году отечественным ученым Аркиным Ефимом Ароновичем (он обратил внимание что при втирании серно-ртутной мази у больного одновременно с сыпью появились тяжелые признаки поражения всего организма (анорексия, астения, лихорадка, диспепсические расстройства и т.д.). Отсюда он закономерно высказал мнение что эта болезнь, которая вызвана лекарственным веществом и в ней сыпь играет роль лишь внешнего проявления. Эти лекарственные поражения нельзя называть сыпями, как было бы неправильно корь назвать папулезной, а скарлатину – эритематозной сыпью.
Первая половина ХХ века характеризовалась успехами химиотерапии. В арсенал лечения входили производные хинолина, бензола, пирозольные, сульфаниламидные препараты, антибиотики. Одновременно во врачебной практике накапливалось все более число описаний осложнений от их применения. Обобщение этих данных показало, что эти осложнения совершенно различные по механизму возникновения, патологическим изменениям и клиническим проявлениям.
Большее разнообразие осложнений лекарственной терапии на позволяло привести их к единой нозологической форме, но было совершенно очевидно, что воздействие лекарства на организм -- это сложное биологическое явление, обусловленное многими механизмами, т.е. возникло понятие о побочном действии лекарств.
А.Н.Кудрин в 1968 г на 1 Международном симпозиуме по побочным действиям лекарственных препаратов все медикаментозные осложнения делят на следующие группы:
истинно побочные действия лекарственных препаратов
токсические эффекты лекарственных препарат
осложнения, связанные с внезапной отменой лекарственного препарат
индивидуальная непереносимость лекарственного препарат
Остановимся на этих понятиях.
Под побочным действием лекарств – понимают нежелательное действие лекарственного препарата, обусловленное его структурой и свойствами, которые он оказывает на организм наряду с основными его действиями.
Токсические эффекты лекарств – могут быть обусловлены передозировкой, ускоренным насыщением организма, быстрым введением средних и даже минимальных доз, недостаточной функцией органов выделения (ХПН) или нарушением процессов обезвреживания их в организме (при первичной печеночной недостаточности).
Осложнения вследствие быстрой отмены лекарств (синдром отмены, обстиненции) – при быстрой отмене некоторых сильнодействующих средств возникают болезненные симптомы, которые тяжело переносятся больными, среди которых синдром отмены. он характеризуются обострением тех симптомов, для устранения которых было проведено лечение.
Индивидуальная непереносимость лекарств – выражается в необычной извращенной реакции организма на обычные дозы лекарств, безвредных для большинства людей. Индивидуальная непереносимость – это болезнь измененной реактивности организма. К индивидуальной непереносимости относятся идиосинкразия и аллергическая реакция.
Идиосинкразия – это генетически обусловленное, своеобразное реагирование на данное лекарство при первом его приеме. Причиной идиосинкразии является недостаточное количество или низкая активность ферментов. Например недостаток фермента глюкозо-6-фосфатДГ в ответ на прием некоторых лекарств (хинидина, СА препаратов, аспирина, пиразалоновых, антибиотиков) приводит к развитию гемолитический анемии.
Аллергические реакции – это наиболее частая причина непереносимости лекарственных препаратов. Термин «аллергия» впервые был введен венским педиатром Пиркетом в 1906 г. Под АЛЛЕРГИЕЙ в настоящее время понимают измененную чувствительность организма на действие данного вещества, параспецифическим путем или вследствие наследственной высокой чувствительности организма. ЛБ это одна из наиболее значимых клинических форм аллергической реакции организма на медикаменты.
Продолжая развитие учения о ЛБ Landsteiner, который экспериментально доказал антигенность простых химических соединений и этим самым укрепил теоретическую основу о единстве механизмов реагирования организма на вещества небелковой природы. В нашей стране нозологическую очерченность ЛБ обосновал Тареев Е.М. в то же время до сих пор продолжается обсуждение о правомочности применения термина ЛБ. Такие авторы как Адо В.А., Бунин предлагают термином ЛБ обозначать всю группу нежелательных последствий активной лекарственной терапии, т.е. использовать его в качестве группового, а не нозологического понятия.
Однако, к настоящему времени собрано достаточное количество убедительных и неоспоримых фактов, подтверждающих нозологическую очерченность этого заболевания (это работы Северовой, Насоновой, Семенкова, Мондракова).
Итак, сто же понимают под ЛБ?
ЛБ – это своеобразная, стойкая неспецифическая реакция организма, возникающая при применении терапевтических или разрешающих (малых) доз медикаментов и проявляющаяся разнообразными клиническими синдромами. Частота ЛБ по данным отечественных авторов составляет 7-15%, по данным зарубежных авторов 18-50%.
Этиология.
По сути любой лекарственный препарат может принести к лекарственной аллергии. Наиболее частой причиной ЛБ являются антибиотики (33%). Из них на долю пенициллинов приходится около 58,7%, БИЦИЛЛИНОВ 18,5%, стрептомицина 15%. На втором месте – сыворотки и вакцины – 22,8%, на 3 – транквилизаторы 13,6%, на 4-гормоны – 10%, на 5 – анальгетики, СА препараты, на шестом – спазмолитические – 2,7% и анестезирующие – хинин, хинидин, СГ, препараты золота, салицилаты, витамины и др.
Частота поражений в результате фармакотерапевтический средств помимо самих лечебных свойств препарата и ответа организма при их применении, зависит от многих других факторов:
бесконтрольное применение лекарственных препаратов как врачами, так и самими больными
ЛБ чаще всего возникает в предварительно пораженном заболеванием организме, основное заболевание изменяет реактивность организма, а измененная реактивность обуславливает неожидаемые эффекты при применении лекарственных препаратов.
важной причиной развития ЛБ является полипрагмазия, которая создает условия для поливалентной сенсибилизации
несомненную роль играет питание, которое при применении лекарственных препаратов может изменять реактивность организма и переносимость лекарственных препаратов
возраст играет немаловажную роль в возникновении ЛБ. Издавна известна более высокая чувствительность детей к барбитуратам, салицилатам, у пожилых – к СГ. Это связано с недостаточным развитием в детском возрасте, понижением в пожилом возрасте – энзимных систем, принимающих участие в расщеплении и обезвреживании некоторых веществ.
важен вопрос о лекарственных генетических поражениях и генетической обусловленности ряда лекарственных поражений.
степень и темп сенсибилизации организма отчасти зависит от путей введения лекарств. Так, местные аппликации и ингаляции наиболее часто вызывают сенсибилизацию. При в\в введении сенсибилизация организма меньше, чем при в\м и в\к введениях.
Патогенез. Как мы уже договорились ЛБ – это одна из клинических форм лекарственной аллергии. Большинство лекарственных препаратов – это простые химические соединения. Они являются неполноценными антигенами (гаптенами), способными реагировать с имеющимися в организме антителами, но сами не могут вызвать их образование. Лекарственные препараты становятся полноценными антителами только после связи с белками тканей организма. При этом образуются комплексные (конъюгированные) антигены, которые и вызывают сенсибилизацию организма. Другие же лекарственные препараты уже без расщепления играют роль гаптенов (левомицитин, эритромицин, диакарб). При повторном введении в организм эти гаптены часто могут соединятся с образовавшимися антителами или сенсибилизированными лейкоцитами уже самостоятельно без предварительного связывания с белками. Эти участки могут оказаться одинаковыми у различных лекарственных препаратов. Они получили название общих или перекреснореагирующих детерминант. Поэтому при сенсибилизации к одному препарату, могут возникнуть аллергические реакции и на все другие лекарства, имеющих ту же детерминанту. Лекарства имеющие общую детерминанту:
пенициллин (природные, полусинтетические – оксациллин, карбенициллин, цефалоспорины), общей детерминант ой для них является бетта-лактамное кольцо. Если у больного положительная аллергическая реакция на природные пенициллины, то ему нельзя назначать бетта-лактамы (цепорин и др)
новокаин, парааминосалициловая кислота, СА, имеют общую детерминанту – анилин (фениламин)
перорально гипогликемические препараты (бутамид, букарбан, хлорпропамид), дизурические тиазидовые (гипотиазид, фуросемид), ингибиторы карбангидразы (диакарб) имеют общую детерминанту – бензол-сульфонамидную группу.
нейролептики (аминозин), противогистаминные (дипразин, пипольфен), метиленовый синий, антидепресанты (фторацизин), коронарорасширяющие (хлорацизин, нанахлозин), антиаритмические (этмозин) и др имеют общую детерминанту – фенотиазеновую группу
йод натрия или калия, р-р Люголя, йодсодержащие контрастные препараты – йод.
Вот почем у большинства больных наблюдается поливалентная сенсибилизация к нескольким препаратам.
Итак, для развития ЛБ (аллергии) необходимы 3 ступени:
превращение лекарственного препарата в такую форму, которая может реагировать с белками
с белками организма с образование полноценного антигена
иммунная реакция организма на этот комплекс, ставший чужеродным в виде образования антител через образование иммуноглобулинов.
Таким образом, под влиянием лекарственного препаратов происходит специфическая иммунологическая перестройка организма. Выделяют следующие стадии аллергических проявлений:
преиммунологическую – образование полных (полноценных) аллергенов (антигенов)
иммунологическую – на территории шоковых органов происходит реакция антиген-антитело. Реакция эта строго специфична и вызывается только введением специфического аллергена
патохимическую – в результате образования комплекса антиген-антитело высвобождается до 20 биологических активных веществ (гистамин, гепарин, серотонин, кинин). Реакция не специфична.
патофизиологическую – проявляется патогенетическим действием БАВ на различных органах и тканях.
Различают аллергические реакции немедленного и замедленного типов. Реакция немедленного типа связана с наличием в крови циркулирующих антител. Это реакция возникает через 30-60 мин после введения лекарственного препарата и характеризуется острым проявлением: местным лейкоцитозом, эозинофилией. Реакция замедленного типа обусловлена наличием антител в тканях и органах,Ю сопровождается местным лимфоцитозом, возникает через 1-2 суток после приема лекарственного препарата. В основу этой классификации положено время появления реакции после введения лекарственного препарата. Однако она не охватывает всего разнообразия проявлений аллергии. Поэтому существует классификация аллергических реакций по патогенетическому принципу (Адо 1970, 1978). Все аллергические реакции делятся на истинные (собственно аллергические реакции) и ложные (псевдо аллергические реакции, не иммунологические). Истинные подразделяются на химергические (В-зависимые) и китергические (Т-зависимые), в зависимости от характера иммунологического механизма. Истинные аллергические реакции имеют иммунологическую стадию в своем развитии, ложно- не имеют. Химергические аллергические реакции вызываются реакцией антиген с антителом, образование которых связано с В-лимфоцитами, китергические – соединением аллергена с сенсибилизированными лимфоцитами.
Особенности лекарственной аллергии:
зависимость ее от вида лекарственного препарата или от так называемого индекса сенсибилизации. Например, фениэтилгидантоин вызывает аллергию почти всегда (индекс сенсибилизации 80-90%, у пенициллина -- 0,3-3%)
развитие Лекарственной аллергии зависит от индивидуальных способностей организма, в которой больное значение имеют генетические факторы. Например, дети реже страдают лекарственной аллергией, чем взрослые. Чаще лекарственная аллергия развивается у больных (т.е. на фоне основного заболевания), чем у здоровых. Больные СКВ особенно подвержены лекарственной аллергии. Бронхиальная астма чаще развивается у лиц, имеющих дефицит Ig E, простогландинов и т.д.
для развития лекарственной аллергии большое значение имеет предшествующая сенсибилизация, особенно веществами белковой природы.
преимущественная локализация аллергической реакции независимо от способа введения лекарственного препаратов: СА, золото- повреждают костный мозг, сои тяжелых металлов – токсико-аллергический гепатит.
КЛАССИФИКАЦИЯ ЛБ: по остроте возникновения выделяют 2 формы:
Острые формы
анафилактический шок
бронхиальная астма
острая гемолитическая анемия
отек Квинке
вазомоторный ренит
Затяжные формы
сывороточная болезнь
лекарственные васкулиты
синдром Лайела и др.
По тяжести течения различают 3 степени
легкая (зуд, отек Квинке, крапивница) симптомы исчезают через 3 дня после назначения антигистаминных препаратов
средней тяжести (крапивница, экзематозный дерматит, многоформная эритема, лихорадка до 39, поли- или моноартрит, токсико-аллергический миокардит). Симптомы исчезают через 4-5 дней, но требуют назначения глюкокортикоидов в средний дозах 20-40 мг.
тяжелая форма проявляется анафилактическим шоком, эксфолиативным дерматитом, синдромом Лайела, присоединяются поражения внутренних органов (миокардит с расстройствами ритма, нефротический синдром). Все симптомы исчезают через 7-10 дней после сочетанного назначения не только глюкокортикоидов, но и иммуномодуляторов, антигистаминных.
Ранние проявления ЛБ очень разнообразны и мало специфичны, что нередко затрудняет их правильную оценку. Среди них наблюдается общее ухудшение самочувствия, недомогание, слабость, апатия, обычно необъяснимых течением основного заболевания. может быть головная боль, головокружение, диспептические расстройства и т.д. также чрезвычайно разнообразны клинические синдромы ЛБ, Полосухина образно выражаясь, говорит, что проявления ЛБ многообразные и неожиданные. Из множества описанных синдромов, мы остановимся лишь на тех, которые имеют наибольшее клиническое значение, как часто встречающиеся или тяжело протекающие, опасные для жизни.
Анафилактический шок.
Впервые понятие «анафилаксия» было сформулировано в 1902 году Рише и Портье, как необычная реакция организма собак на повторное введение им экстракта из щупалек акпениб. В 1905 году аналогичную реакцию на повторное введение лошадиной сыворотки у морских свинок описал Сахаров.
Анафилаксия – это состояние, противоположное защите организма от действия токсических продуктов.
Анафилактический шок – это вид лекарственной аллергии немедленного типа, возникшей на повторное введении медикамента в организм больного. Причиной анафилактического шока могут быть все применяемые в настоящее время лекарственные препараты. Наиболее часто анафилактический шок развивается на введение антибиотиков (пенициллин 0,5-16%). Доза пенициллина,вызываемого шок может быть крайне мала. Например описан случай шока на следы пенициллина в шприце, оставшегося в нем после того, как шприц, использованный для введения пенициллина одному больному, промыли прокипятили, сделали им инъекцию другого препарата больному, чувствительному к пенициллину. Описаны случаи анафилактического шока на введение рентген контрастных веществ, релаксантов, анестетиков, витаминов, инсулина, трипсина, гормонов паращитовидной железы. Анафилактический шок характеризуется резким падение сосудистого тонуса, возникшим в непосредственной связи с введением лекарства и приводящим к жизненно опасным циркуля торным и некротическим изменениям в тканях жизненно важных органов – мозга, сердца, почках и т.д.
Лекарственный анафилактический шок возникает через 3-30 мин после введения лекарственного препарата. Клинические признаки разнообразны. В зависимости от тяжести различают 3 степени анафилактического шока. Тяжесть шока обусловлена степенью нарушения кровообращения и функции внешнего дыхания. При легком течении анафилактического шока наблюдается короткий продромальный период 5-10 мин, который характеризуется появлением зуда, уртикальной сыпи, гиперемии кожи, отека Квинке, отека гортани с осиплостью голоса вплоть до афонии. Больные успевают пожаловаться на боль в грудной клетке, головокружение, нехватку воздуха, ухудшение зрения, онемение пальцев, языка, губ, болей в животе, поясничной области.
Объективно: бледность кожных покровов, цианоз, пульс нитевидный, бронхоспазм с дистанционными свистящими хрипами, рвота, жидкий стул. АД 60\30 - 50\0 мм рт ст тоны сердца едва прослушиваются, экстрасистолы.
ПРИ АНАФИЛАКСИЧЕСКОМ ШОКЕ средней тяжести отмечаются определенные симптомы предвестники: слабость, беспокойство, страх, головокружение, боли в сердце, рвота, изжога, удушье, крапивница, отек Квинке, судороги. Вслед за этим – потеря сознания, холодный липкий пот, кожа бледная, цианоз, зрачки расширены, пульс нитевидный, аритмичный, АД не определяется, тонические и клонические судороги, носовые, маточные и желудочковые кровотечения, за счет активации фибринолиза и выброса гепарина тучными клетками.
ТЯЖЕЛОЕ ТЕЧЕНИЕ АНАФИЛАКСИЧЕСКОГО ШОКА характеризуется отсутствием продромального синдрома, внезапной потерей сознания, судорогами и смертью.
По ведущему синдрому в клинической картине различают 5 варианта анафилактического шока:
гемодинамический
асфиксический
церебральный
абдоминальный
тромбоэмболический
Послешоковый период продолжается 3-4 недели. Больные, перенесшие шок, длительное время ощущают слабость, ухудшение памяти, головную боль. Их также могут беспокоить боли в сердце, одышка, тахикардия, вследствие развития миокардита и повреждения миокарда, симптомы поражения почек (повышение АД, никтурия, гематурия, протеинурия), печени – увеличение печени, желтуха, зуд. В послешоковом периоде могут развиваться инфаркт миокарда, гемолитическая анемия, тромбоцитопения, агранулоцитоз, менингоэнцефалит, полиартрит, арахноидит. Причиной смерти при анафилактическом шоке могут быть:
острая сосудистая недостаточность
асфиксия из-за отека гортани, бронхоспазма
тромбозы сосудов мозга и сердца
кровоизлияния в жизненоважные органы – гол. Мозг
за последние 3-5 лет частота смертельных исходов при анафилактическом шоке составляет 0,4 на 1 млн населения в год (от пенициллина 1 смертельный исход на 7,5млн инъекций, рентгенконтрастые вещества около 9 на 1 млн урологических исследований.
СЫВОРОТОЧНАЯ БОЛЕЗНЬ.
Это довольно частый синдром лекарственной болезни. В настоящее время насчитывается более 30 препаратов, которые могут вызвать сывороточную болезнь. этот синдром сходен с истинной сывороточной болезнью, вызываемой гетеролитический или гомологический сывороток, выделяют легкую, тяжелую и анафилактическую формы сывороточной болезни. Развитию острой реакции предшествует инкубационный период 7-10 суток от момента введения лекарственного препарата. Продромальный период характеризуется гиперемией, гиперестезией кожи, увеличением л\у, высыпаниями в местах введения лекарственных препаратов.
Острый период. Характеризуется повышением температуры до 39-40, полиартралгией, обильной уртикальной и сильно зудящей сыпи. Сыпь может носить эритематозный, папулезный, папуловезикулезный, геммарогический характер, появляется полиартрит, отек Квинке, нередко диагностируется миокардит, полиневрит, диффузный гломерулонефрит, гепатит. Острый период продолжается 5-7 суток, при тяжелом течении до 2-3 недель. Осложнения редки. Клиническая картина при сывороточной болезни при повторном введении лекарственного препарата зависит от срока, прошедшего после первого введения. Если этот период равен 2-4 недели, то сывороточная болезнь развивается немедленно после введения лекарственного препарата и протекает тяжело в виде развития отека, воспаления по типу феномена Артюса в местах инъекций и лихорадки, сыпи, артралгии или анафилактического шока.
КРАПИВНИЦА И ОТЕК КВИНКЕ характеризуются мономорфной сыпью первичный элемент которой волдырь, представляет собой остро возникающий отек сосочкого слоя дермы. Заболевание начинается внезапно с интенсивного зуда кожи. Затем в местах зуда появляются гиперемированные участки сыпи, выступающие над поверхностью. Если общая продолжительность более 5-6 недель, то говорят о хронической форме крапивницы способной к рецидиву с мучительным зудом, присоединением папулезной сыпи, гнойников и других элементов.
Отек Квинке характеризуется отек дермы и подкожной клетчатки и даже иногда распространяется на мышцы. Отек Квинке – это гигантская крапивница. Локальные поражения наблюдаются в местах с рыхлой клетчаткой, излюбленная локализация – губы, веки, слизистые оболочки полости рта (язык, мягкое небе, миндалины). Опасным является отек Квинке в области гортани, который встречается в 25% всех случаев. При возникновении отека гортани – охриплость голоса, «лающий» кашель, затем затруднение дыхания, инспираторно-экспираторная одышка, дыхание шумное стридарозное, цианоз лица, больные мечутся, беспокойные. Если отек распространяется на трахею, бронхи, то развивается бронхоспастический синдром и смерть от асфиксии. При легкой и средней тяжести отек гортани продолжается от 1 часа до суток. После стихания острого периода некоторые время остается осиплость голоса, боль в горле, затрудненное дыхание, в легких выслушивается сухие хрипы. При локализации отека на слизистых ЖКТ – абдоминальный синдром, который начинается с тошноты, рвоты, присоединяются острая боль, сначала локальная, затем по всему животу, сопровождается метеоризмом, усиленной перистальтикой. В этот период может наблюдаться положительный симптом Щеткина-Блюмберга. Заканчивается приступ профузным поносом. Абдоминальный отек в 30% сопровождается кожными проявлениями. При локализации отека на лице в процесс могут вовлекаться серозные мозговые оболочки с появлением менингиальных симптомов и судорог.
Таким образом, клиническая картина и тяжесть процесса определяется локализацией патологического процесса и степенью его интенсивности. Поражение кожи – это наиболее частая форма ЛБ, характеризуется различными поражениями: зуд, эритематозная сыпь, макулопапулезная, кореподобная, экземаподобная сыпь, эксудативная многоформная эритема, эксфолиативный дерматит, синдром Лайела и др. Обычно высыпания появляются на 7-8 сутки после начала приема лекарств. Чаще всего они вызываются СА препаратами, эритромицином, гентамицином, барбитуратами, препаратами золота. Сыпь исчезает через 3-4 дня после отмены препарата.
Из всех кожных проявлений ЛБ хочется остановиться на синдроме Лайела. Синдром Лайела – это токсический эпидермальный некролиз – тяжелое буллезное заболевание с тотальным поражением кожи и слизистой. Заболевание начинается остро в течение нескольких часов или дней после приема лекарств (амидопирин, аспирин, букарбан, а\б, анальгетиков), иногда внезапно как острое лихорадочное инфекционное заболевание. появляются пузыри величиной с грецкий орех, которые лопаются, образуя эрозии, в дальнейшем вливаются, занимают большие участки на коже туловища, конечностях, некротизированный эпителий отторгаясь образует большие участки без защитного покрова эпителия с развитием токсемии и гибели больных от сепсиса.
ЛЕКАРСТВЕННЫЕ ВАСКУЛИТЫ относятся к системным васкулитам - это группа заболеваний, в основе которых лежит генерализованное поражение артерий и вен различного калибра с вторичным вовлечением в процесс внутренних органов и тканей. Связь системных васкулитов с приемом лекарственного препаратов доказана еще Тареевым. Лекарственные васкулиты чаще развиваются у лиц с отягощенным аллергологическим анамнезом. Известно более 100 лекарственных препаратов, прием которых вызывает системные васкулиты. Лекарственные васкулиты (артерииты, капилляриты, венулиты, флебиты, лимфанаиты) редко представляют самостоятельные заболевания, чаще являются одним из слагаемых другого патологического процесса. Лекарственные васкулиты имеют острое и подострое течение, могут рецидивировать, но обычно не прогрессируют. Процесс носит временный характер и заканчивается полным выздоровлением. Заболевание протекает по типу геморрагического васкулиты (болезнь Шенлейн-Геноха), некротического васкулита, гранулематоза Вегенера, синдрома Машковица, облетерирующего тромбангиита и др.
Лекарственная болезнь (ЛБ) – понятие, объединяющее широкий круг патологических эффектов лекарственных средств, зависящих или независящих от дозы, которые возникают при их применении с терапевтической целью. По мнению ряда авторов эти состояния было бы более правильно называть побочными реакциями лекарственных средств (ПРЛС) или нежелательными эффектами лекарственных средств (НЭЛС).
Этиология, патогенез, классификация
I. По предсказуемости:
| Виды реакций | Примеры |
| 1. прогнозирумые (предсказуемые) встречаются в 75% случаев. | |
| · ПРЛС, связанные с фармокологическими свойствами лекарственного препарата | Седативный эффект и сонливость от применения антигистаминных препаратов |
| · Токсические осложнения, возникшие в результате абсолютной или относительной передозировкой | Ототоксическое и нефротоксическое действие аминогликозидов |
| · Вторичные эффекты, обусловленные нарушением иммунобиологических свойств организма | Развитие дисбактериоза и кандидоза при применении мощных современных антибиотиков |
| · Синдром отмены | Возникновение обострения заболевания после отмены глюкокортикостероидов |
| 2. Непредсказуемые встречаются в 25% случаев | |
| · Аллергические (иммунологические) реакции немедленного и замедленного типов | ПРЛС, связанные с развитием реакций гиперчувствительности всех типов: анафилактический шок, сывороточная болезнь и т.д. |
| · Идиосинкразия (необычная реакция организма на прием лекарственного средства) | Гемолитическая анемия при лечении сульфаниламидами больных с дефицитом глюкозо-6-фосфат дегидрогеназы. |
II. По тяжести:
Наиболее частые причины летального исхода от ПРЛС и препараты, которые могут привести к этим ПРЛС.
| ПРЛС | Препараты |
| Кровотечения из ЖКТ и образование пептической язвы желудка | Кортикостероиды, нестероидные противовоспалительные средства (НПВС), антикоагулянты |
| Кровотечения (не из ЖКТ) | Антикоагулянты, цитотоксические препараты |
| Апластическая анемия | Хлорамфеникол, фенилбутазон, соли золота, цитотоксические препараты |
| Лекарственное поражение печени | Хлорпромазин, изониазид |
| Почечная недостаточность | Анальгетики |
| Инфекционные осложнения | Кортикостероиды, иммунодепрессанты |
| Анафилактические реакции | Пенициллины, антисыворотки и др. |
Клинические формы лекарственной аллергии
1. Системные ПРЛС
a. Анафилактический шок (пенициллин и др. антибиотики)
b. Сывороточная болезнь (вакцины, сыворотки)
c. Аллергические васкулиты (аллопуринол, миелосан, пенициллины, фенотиазины, сульфаниламиды, тетрациклиновый ряд)
2. Органоспецифические синдромы (проявления)
a. Печеночный синдром (галотан, аспирин, фенотиазины, азатиоприн, эритромицин)
b. Почечный синдром (метициллин, сульфаниламиды, цефалоспорины)
c. Легочный синдром:
d. Кожные реакции:
e. Поражения ЖКТ в виде аллергического гастрита и энтероколита
f. Гематологический синдром – анемии, гранулоцитопении, тромбоцитопении.
Клиническая картина и неотложные мероприятия
Клинические симптомы лекарственной аллергии весьма разнообразны. Они могут быть системными, преимущественно кожными, с избирательным поражением органов (легких, печени, почек и др.), гематологическими. Описана лекарственная лихорадка как единственное проявление лекарственной аллергии. Теоретически все лекарства могут вызвать любой синдром, однако наблюдения показывают, что определенные синдромы вызываются определенными лекарствами. В данной работе приведены лишь те, которые имеют наибольшее практическое значение как часто встречающиеся или тяжело протекающие и опасные для жизни.
Анафилактический шок
Анафилактический шок – острая бурнопротекающая реакция, опосредованная Ig Е. Развивается у сенсибилизированных лиц на повторное введение сенсибилизирующего агента.
Патогенез: выработка антител → сенсибилизация тучных клеток → при повторном контакте образуются циркулирующие иммунные комплексы (ЦИК), тучные клетки разрушаются и из них выделяется большое количество биологически активных веществ (БАВ), которые вызывают бронхоспазм, отек легких, расширение сосудов с выходом плазмы крови в ткани, резкое падение АД, при длительном развитии могут появиться аритмии и кардиогенный шок.
Клиника: через 1-15 минут после введения препарата (иногда сразу «на игле») больной ощущает дискомфорт, беспокойство, сердцебиение, парестезии, зуд кожи, пульсация в ушах, затруднение дыхания. Признаками шока являются: снижение АД, непроизвольное мочеиспускание и дефекация, судороги, кома. Может наступить летальный исход.
1. Мероприятия первого порядка
a. Обеспечить проходимость дыхательных путей, в некоторых случаях показана интубация
b. Адреналин 0,3-0,5 мл раствора в развдении 1:1000 подкожно. При необходимости повторить еще раз через 20 минут. В особо тяжелых случаях 0,5 под язык, интратрахеально и/или внутривенно капельно 1мг в 250 мл 5% раствора глюкозы.
c. Восполнение ОЦК – внутривенное введение растворов коллоидов и кристаллоидов в общем объеме до 500-1000 мл;
d. При выраженном бронхоспазме – ингаляции β-адреномиметиков.
e. Кортикостероиды: гидрокортизон 150-300 мг каждые 6 часов (преднизолон 180 мг, дексаметазон 20 мг)
2. Мероприятия общего характера:
a. Аминофиллин внутривенно капельно или струйно медленно;
b. Обкалывание места иньекции адреналином
c. Уголь активированный 50-100 мг внутрь;
d. Антигистаминные препараты
e. Больным,получающим β-адреноблокаторы – глюкагон 10 мг внутривенно струйно.
Наблюдение не менее 6-24 часов при умеренных реакциях. В тяжелых случаях показана госпитализация в отделение интенсивной терапии, ЭКГ-контроль.
Сывороточная болезнь
Сывороточная болезнь – аллергическая реакция на гетерологичные сыворотки или лекарственные средства, характеризующаяся лихорадкой, артралгиями, высыпаниями на коже и лимфаденопатией. Все эти проявления развиваются через 3-5-12 суток после применения средства. Частота развития 2-5%.
Этиология:
· Введение гетерологических сывороток
· Введение гетерологических иммуноглобулинов
· Введение столбнячного анатоксина
Кожные симптомы (встречаются в 85-95% случаев) – высыпания, зуд кожи, крапивница.
Лихорадка (70%)
Лимфаденопатия всех групп лимфатических узлов
Поражения суставов
Боли в животе, тошнота, рвота, в тяжелых случаях при развитии ЖКТ-кровотечения может появиться мелена (черный стул).
Поражение почек
Неврологические нарушения в виде невритов периферических нервов.
Миокардитю
По яжести выделяют легкую, средней тяжести, тяжелую и крайне тяжелую степень.
При легком течении и средней тяжести достаточно применения антигистаминных препаратов (димедрол, пипольфен, супрастин и др.)
При тяжелом течении необходимо назначать глюкокортикостероиды до 0,5 мг/кг внутрь в течение 10-14 дней.
Для профилактики сывороточной болезни необходимо тщательно выяснять аллергический анамнез. По анамнезу выделяют две группы лиц: 1) лица, которые никогда не давали аллергических реакций (им «опасные» препараты вводят по Безредке – сначала 0,1 мл в разведении 1:10 внутрикожно, через 30 минут, если нет местной или общей реакции внутрикожно вводят 0,1 мл в разведении 1:1, если через 30 минут не появляется никаких нежелательных эффектов, то всю оставшуюся дозу вводят внутримышечно); 2) Лица, у которых наблюдались даже тяжелые аллергические реакции (таким пациентам вакцинацию необходимо отложить, отменить или проводить под прикрытием антигистаминных препаратов и кортикостероидов).
Крапивница и отек Квинке
Почти все лекарства, вызывающие развитие анафилактического шока и сывороточной болезни могут вызывать появление крапивницы или ангионевротического отека. Считается, что эти проявления редко связаны с применением тетрациклинов, аллопуринола, препаратов наперстянки, антикоагулянтов при приеме их внутрь.
Лекарственные высыпания
Наиболее частые проявления ПРЛС – различные поражения кожи: зуд, эритематозная сыпь, макулопапулезные, скарлатиноподобные и экзематозные высыпания [Желтаков М.М., Сомов Б.А., 1968]. Нередко в таких случаях применяют термин «медикаментозный дерматит», хотя фактически, не существует высыпаний, характерных только для лекарственного поражения кожи. Обычно высыпания появляются спустя несколько дней после начала приема препарата, часто не 7-8-е сутки, что характерно для аллергических проявлений. В качестве причин сыпи описано очень много препаратов. Механизм развития высыпаний неизвестен. Существует мнение, что определенную роль в этом играет клеточный тип гиперчувствительности, хотя точных доказательств этого пока не получено. В большинстве случаев сыпь исчезает в течение 3-4 суток после отмены препарата, но иногда, не смотря на отмену препарата, она прогрессирует до степени эксфолиативного дерматита. Хотя в ряде случаев кожные высыпания могут быть проявлением основного заболевания или временного изменения реактивности (например, пенициллиновая сыпь при инфекционном мононуклеозе), практически правильнее относить «медикаментозный дерматит» к аллергическим феноменам, пока не предложена другая концепция.
Фиксированные дерматиты
Ограниченные участки дерматита с различными единичными или множественными элементами, иногда крупными, от темно-красных пятен до экзематозных, везикулярных или буллезных, возникающие при повторных назначениях «виновного» лекарства на одних и тех же местах, называются фиксированными дерматитами. Локализация может быть любой, включая слизистые оболочки. Общих симптомов обычно не бывает. Предполагается клеточный тип гиперчувствительности. Более 50 препаратов описаны как возможные причины возникновения фиксированных дерматитов.
Аллергические васкулиты
Нередко тяжелые, иногда с летальным исходом реакции. В легких случаях поражается только кожа. Высыпания обычно появляются на нижних конечностях и могут быть эритематозными, макулопапулезными и в виде пурпуры. Иногда часть элементов имеет характер уртикарных. В ряде случаев пурпура приобретает буллезную и некротическую формы. Системные васкулиты сопровождаются лихорадкой, миалгиями, артритами, одышкой, головной болью, периферическими невритами. Иногда развиваются симптомы поражения кишечника и почек. При гистологическом исследовании в стенках сосудов обнаруживают иммуноглобулины и компоненты комплемента, что может указывать на иммунокомплексный характер процесса. При некоторых вариантах находят снижение комплемента сыворотки крови, СОЭ ускорена. Эозинофилия встречается непостоянно, но при лекарственных васкулитах чаще, чем при других их видах. Предположительно с лекарствами связывают некоторые случаи нодозного периартериита. В качестве этиологических причин васкулитов описано довольно много лекарственных средств, среди них – часто применяемые аллопуринол, миелосан (бусульфан), димедрол, этионамид, йодиды, изониазид, мепротан, дифенин, пенициллины, фенитиазины, бутадион, анаприлин (пропранолол, обзидан, индерал), сульфаниламиды, тетрациклины, гипотиазид.
Лекарственная лихорадка
Лекарства могут вызывать повышение температуры тела без участия аллергии, например при реакции Яриша-Герксгеймера, загрязнения жидкостей для парентерального применения экзогенными пирогенами, освобождении эндогенных пирогенов при асептическом воспалении. Возможны также стимуляция тканевого метаболизма (нарушение окислительного фосфорилирования при общей анестезии), периферическая вазоконстрикция (эффект норадреналина) с уменьшение теплоотдачи и некоторые другие механизмы. Лихорадка закономерно сопровождает аллергические иммунокомплексные реакции (сывороточно-подобные, ангииты). IgE-зависимые реакции обычно лихорадкой не сопровождаются. Лекарственная лихорадка, как единственное проявление аллергии встречается крайне редко; характерно её появление на 7-14 сутки от начала лечения препаратом. «Лихорадка девятого дня» описана при лечении сифилиса препаратами, содержащими мышьяк. При успешном лечении лихорадочного заболевания обычно на 3-5 сутки температура падает, а затем снова повышается на 7-9 сутки лечения. После отмены препарата температура нормализуется менее чем через 48 часов. Повторный прием этого же препарата вызывает быстрое развитие лихорадки. Механизм этого явления точно не известен. В лекарственной лихорадке «повинны» многие препараты, в том числе антибактериальные. Чаще всего она развивается при применении пенициллинов и цефалоспоринов, реже – сульфаниламидов, барбитуратов, хинина. Лекарственная лихорадка подавляется кортикостероидами.
Эозинофилия крови
Эозинофилия крови редко является единственным симптомом ПРЛС. Тем не менее нарастающая по ходу лечения препаратом эозинофилия служит поводом для его пробной отмены и наблюдения за дальнейшей динамикой этого показателя. Относительно высока частота эозинофилии при лечении канамицином (около 10%) и пролонгированным стрептомицином (около 50%). Нередко эозинофилия наблюдается при лечении наперстянкой и её препаратами, хотя клинические проявления аллергии при этом чрезвычайно редки.
Системная красная волчанка (СКВ) как синдром лекарственной аллергии.
Клинический синдром, сходный с классической картиной СКВ, выражается слабостью, лихорадкой, поражением серозных оболочек. Кожные проявления, лимфаденопатия, гепато- и спленомегалия менее постоянны. При лабораторных исследованиях находят повышенную СОЭ, лейкопению, LE-клетки и положительную реакцию на антинуклеарные антитела. Уровень сывороточного комплемента нормален, анти-ДНК-антитела не выявляются. У больных с гидралазиновой СКВ бывает ложноположительная RW. Чем продолжительнее лечение «виновным» препаратом, тем чаще обнаруживаются антинуклеарные антитела. Генез реакции остается неясным.
Более-менее документированные случаи СКВ описаны при применении апрессина (гидралазина), прокаинамида, аминазина, изониазида (тубазида), пеницилламина, дифенина (алепсина), практолола. Замечено, что для практолола, селективного β 1 -адреноблокатора, СКВ – самая частая побочная реакция. Истинная лекарственная СКВ проходит через 1-2 недели после прекращения приема препарата, хотя антинуклеарные антитела могут обнаруживаться еще несколько месяцев.
Лекарственные аллергические поражения органов и систем.
Респираторный тракт. Бронхоспазм может быть одним из проявлений лекарственного анафилактического шока. Ингаляционное введение лекарства больному с предшествующей анафилактической сенсибилизацией к нему может вызвать бронхоспастическую реакцию без сопутствующих проявлений. Лекарственная аллергическая бронхиальная астма как нозологическая форма (и аллергический ринит) развивается при профессиональном контакте с лекарствами у рабочих фармацевтических заводов, фармацевтов, медицинских работников. Возможно развитие экзогенного аллергического альвеолита, эозинофильных инфильтратов. В первом варианте в качестве причинных факторов описаны питуитрин и интал, во втором – аминосалициловая кислота, хлорпропамид (диабамид), интал, пенициллин, сульфаниламиды, гипотиазид, метотрексат, нитрофураны. Последние, по-видимому, являются наиболее частой причиной острых легочных инфильтратов, которые развиваются у одного из 400 леченых.
Печень. Предполагают, что печень, принимающая прямое участие в метаболизме лекарств, часто может служить органом-мишенью для развития лекарственной аллергии. Лекарственные поражения печени относительно часты. Их можно разделить на две группы: 1) доброкачественные холестатические гепатиты и 2) паренхиматозные гепатиты. В первой группе аллергический генез наиболее вероятен, т.к. болезнь обячно начинается крапивницей и артралгией через несколько дней после начала лечения препаратом. В крови определяется эозинофилия. Затем развивается желтуха со всеми признаками механической. После отмены препарата состояние нормализуется в течение 2 недель. Чаще всего лекарственный холестаз развивается при лечении аминазином, на втором месте стоит эритромицин; описаны случаи поражения печени при применении сульфаниламидов, нитрофуранов, невиграмона и др. Паренхиматозные лекарственные поражения печени многие склонны считать скорее токсическими, чем аллергическими.
Сердечно-сосудистая система. Лекарственные аллергические поражения сердца редко бывают изолированными. Чаще всего очаговые миокардиты могут быть следствием сывороточно-подобных реакций. Описан эозинофильный миокардит с доброкачественным течением по типу эозинофильного инфильтрата Леффлера. Диагноз ставят на основании преходящих изменений ЭКГ, сочетающихся с высокой эозинофилией.
Органы пищеварения. Симптомы поражения пищеварительного аппарата, особенно при пероральном применении лекарств, - очень частое проявление ПРЛС. Некоторые из них расцениваются как аллергические. Так, описаны аллергический стоматит, эзофагит, гастрит. В тканях кишечника нередко локализуются лекарственные отеки Квинке, что выражается болями и симптомами кишечной непроходимости. В тонком кишечнике в связи с особенностями его тканевых структур (множество тучных клеток) аллергические реакции локализуются особенно часто. Клинически они выражаются аллергическим поносом с обильным водянистым или слизистым с примесью крови калом. Часто это симптомы сочетаются с крапивницей и эозинофилией.
Гематологические лекарственные аллергические синдромы.
Анемия, гранулоцитопения и тромбоцитопения – частые проявления лекарственной аллергии.
Имеются предположения, что некоторые синдромы, которые до последнего времени считались проявлением лекарственной аллергии, в действительности обусловлены бактериальной, вирусной, микоплазменной инфекцией и другими факторами. К таким синдромам относятся эксфолиативный дерматит, токсический эпидермальный некролиз (синдром Лайелла), синдром Стивенса-Джонсона (многоформная экссудативная эритема с поражением кожи и слизистых оболочек) и нодозная эритема.
Диагностика
Нет ни одного метода, который позволил бы врачу достоверно и без сомнений поставить диагноз лекарственной аллергии. Эта проблема осложняется тем фактом, что в современных условиях лечение заболевания требует назначение не одного, а двух и более лекарственных средств. В подобных случаях в условиях специализированных аллергологических учреждений должно проводиться комплексное обследование, позволяющее с определенное степенью вероятности подтвердить или отвергнуть аллергию к данному препарату.
Для диагностики имеют значение следующие факторы:
- Анамнез. Т.к. для развития аллергической реакции организм должен быть сенсибилизирован к конкретному препарату, то в анамнезе должно быть указание на прием этого средства в прошлом. Наличие других видов атопии также является фактором, способствующим развитию лекарственной аллергии. Причиной сенсибилизации может быть профессиональный контакт с лекарствами на фарм. предприятиях, в аптеках, медицинских и ветеринарных учреждениях. Также возможна перекрестная сенсибилизация к различным препаратам.
- Аллергическая реакция не зависит от дозы препарата (ПРЛС могут развиться в результате применения как минимальной, так и максимальной дозы)
- Аллергическая реакция обычно укладывается в определенные «классические» синдромы аллергии.
- После отмены «виновного» препарата реакция может исчезныть сразу, а может продержаться еще несколько дней (что зависит от фармакокинетических свойств отдельных препаратов).
Кожные пробы при неправильном проведении могут привести к развитию анафилактического шока и других опасных для жизни аллергических реакций. Поэтому проводить их следует строго по правилам и по показаниям. Показаниями для постановки кожно-аллергической пробы могут быть: 1) невозможность заменить препарат другим, менее эффективным, но более безопасным; 2) если больной имел длительный профессиональный контакт с лекарством, которое необходимо для его лечения; 3) если больному необходимо назначить препарат, который ранее давал аллергические реакции у этого больного; 4) если больному-аллергику необходимо назначить высокоаллергенный прапарат, который он получал ранее; 5) при жизненных показаниях к назначению пенициллина больным с грибковыми поражениями кожи (т.к. грибковое поражение кожи сенсибилизирует организм к антибиотикам группы пенициллина).
Для выявления реакции немедленного типа применяют скарификационную и внутрикожную пробы. Разведение лекарств при этом должно быть большим (например, пенициллин разводят от 0,5 до 100 ЕД/мл). Для большинства лекарств отрицательная кожная реакция не является показателем полного отсутствия аллергии к этому препарату. Исключением являются лекарства, относящиеся к полноценным аллергенам (белковые препараты, гормоны, энзимы). При постановке кожной пробы помимо местной реакции может развиться общая реакция организма, иногда тяжелой степени. Поэтому врач, производящий накожную и особенно внутрикожную пробу, должен иметь наготове противошоковый набор на случай развития анафилактического шока. Для диагностики контактного дерматита применяется аппликационный кожный тест. Этот тест достаточно информативен и практически безопасен.
Провокационные тесты применяют только в случае крайней необходимости в условиях специализированного аллергологического стационара.
Лабораторные методы . Огромное количество предложенных разными авторами лабораторных тестов часто не дают достоверной информации о наличии или отсутствии аллергии. В настоящее время наиболее часто применяются следующие тесты: дегрануляция базофилов по Шелли, дегрануляция тучных клеток, освобождение гистамина сенсибилизированными лейкоцитами, реакция бласттрансформации лейкоцитов (РБТЛ), реакция торможения миграции лейкоцитов (РТМЛ). Для определения антипенициллиновых IgE-антител применяется RAST.
Профилактика и лечение
Профилактику лекарственной аллергии можно разделить на меры общего порядка и индивидуальные. К общим мерам относится в первую очередь борьба с полипрагмазией. Сюда же следует включить запрещение продажи лекарств без рецептов. Усовершенствование технологии производства несинтетических гормонов, замена их синтетическими (например, замена АКТГ синактеном) определенно снизят возможность сенсибилизации чужеродными белками. Нежелательно использование лекарств в качестве консервантов: ацетилсалициловой кислоты при консервировании фруктов, левомицетина при заготовке крови и плазмы, пенициллина для сохранения мяса при дальних перевозках в жаркую погоду.
К индивидуальным мерам профилактики относится прежде всего внимательное отношение к анамнезу больного. Многие из описанных в литературе случаев летального лекарственного анафилактического шока связаны с тем, что больного просто не спросили о том, лечился ли он этим препаратом ранее и как его переносил.
Для введения лекарств больным, имеющим в анамнезе тяжелые проявления лекарственной аллергии, необходимо применять отдельные шприцы и иглы. Тщательное наблюдение за больным в период лечения может помочь предупредить развернутую реакцию, если замечены «продромальные» симптомы – кожный зуд, гиперемия кожи в месте инъекции, проявления ринита и коньюнктивита (при ингаляционном введении), нарастающая эозинофилия. «Профилактическое» назначение антигистаминов не предупреждает развития аллергических реакций на лекарства.
Сложная ситуация возникает при необходимости повторного исследования с применением йодсодержащих рентгенконтрастных веществ у больных, перенесших реакцию на предыдущее исследование. Как указано выше, реакции на эти препараты в настоящее время расцениваются как псевдоаллергические, связанные с гистаминоблокирующими свойствами препарата. Поэтому кожное тестирование не имеет смысла. Введение пробной малой дозы в настоящее время не применяется, т.к. реакция может развиться не только на большую дозу. Интересно, что частота повторных реакций не так уж велика – 16-20%. Если повторное исследование имеет жизненное показание, больным с реакцией в анамнезе рекомендуют предварительно вводить большие дозы кортикостероидов, например, по 40 мг преднизолона 3 раза – каждые 6 часов до введения контраста и 2 раза – после введения, а так же антигистамины.
Обычно бывает достаточно отмены препарата, вызвавшего нетяжелые аллергические реакции любого генезе, чтобы реакция претерпела быстрое обратное развитие. Тяжелые острые и затянувшиеся реакции требуют лечения. Принципиально лечение не отличается от такового при соответствующих синдромах другого происхождения. В остром периоде тяжелых реакций на пенициллиновую группу препаратов рекомендуется в/м введение 1000000 ЕД пенициллиназы – фермента бактериального происхождения, разрушающего пенициллины. Следует помнить, что метициллин, оксациллин и диклоксациллин нечувствительны к пенициллиназе. Если реакция вызвана препаратом фенотиазинового ряда – аминазином, левомепромазином (тизерцином), пропразином, френолоном, трифтазином, тиоридазином (меллерилом) и др., нельзя использовать в качестве атнигистамина дипразин (пипольфен), который так же относится к производным фенотиазина. При тяжелых поражениях кожи, отдельных органов, системы крови, васкулитах применяют кортикостероиды (что в большинстве случаев дает очень хороший эффект).
Викторова И.А., зав. кафедрой внутренних болезней и поликлинической терапии, д.м.н., профессор
Лекарственная болезнь
- нозологическая форма, имеющая четкую этиологию , патогенез и полиморфную клиническую картину, проявляется после применения лекарств в терапевтических дозах.Синоним термина – побочное действие лекарств.
Термин предложен в 1901 году отечественным ученым Е.А. Аркиным
Патогенез
I. Индивидуальные реакции организма на лекарствоФармакологическая идиосинкразия
Функциональная недостаточность органов, выводящих препарат (печень, почки)
Преморбидная аллергическая реакция вследствие предшествующей сенсибилизации по механизму ГЗТ и ГНТ – 79% случаев
Патогенез лекарственной болезни
Гиперчувствительность немедленного типаАнафилаксия (антитела к JgE) – шок, отек Квинке.
Анафилактическая реакция (антитела с цитото-ксическими свойствами) – гемолитическая анемия, тромбоцитопения, лейкопения
Возникновение комплексов антиген-антитело с фиксацией комплимента – лекарственные васкулиты
Гиперчувствительность замедленного типа
Взаимодействие антигена с лимфоцитами без комплимента и ЦИК – лекарственные дерматиты
Патогенез
II. Побочные эффекты фармакологического действия лекарствАллергический контактный дерматит при местной терапии в виде мазей, капель, аэрозоля, ионофореза;
Мутагенное действие – врожденные уродства;
Заместительно-комплиментарное действие: абстиненция при лечении наркотиками, синдром отмены при лечении кортикостероидами, антикоагулянтами;
Нарушение естественной микрофлоры организма при лечении антибиотиками и сульфаниламидами.
Томас Квастхофф
Элисон Лэпперталидомид
Патогенез
III. Кортиковисцеральные реакции – психогенная рвота, сердцебиение, головокружение, патомимия (артифициальное воспроизведение сыпей, язв, кровоподтеков).Медицинская статистика
Каждую 10-ю койку терапевтических отделений занимают пациенты, «постра-давшие» от попытки врачей исцелить их.Лекарственная болезнь развивается у 16% ранее здоровых лиц и 18–30% больных, получавших лечение химиопрепаратами.
Экономические потери от отрицательного действия лекарств равнозначны и даже превышают таковые от инфекционных заболеваний.
Повседневная химизация бытовой и производственной сферы.
Увеличение количества синтетических лекарственных препаратов.
Недостаточные знания медработников о побочных свойствах лекарств и назначение их при отсутствии показаний. Не менее 95% лекарств, особенно антибиотиков, применяются без достаточных оснований.
Самолечение.
Распространенность поддерживающей терапии.
Полипрагмазия (политерапия) при нетяжелых, легкообратимых заболеваниях. 20% осложнений фармакотерапии обусловлены взаимодействием препаратов.
При одновременном применении 16 лекарственных препаратов частота лекарственной болезни возрастает до 60%.
Полипрагмазия широко распространена ; избыточные лечебные мероприятия нередко ошибочно считаются не недостатками деятельности врача, а его достижениями.
Этиология лекарственной болезни
Любые лекарственные препараты вызывают развитие лекарственной болезни.На практике наиболее часто ЛБ вызывают цельновирионные вакцины, сыворотки, новокаин, антибиотики, анальгетики.
По данным А.С. Лопатина, 1992
противоопухолевые антибиотики – 62%, противотуберкулезные препараты – 28%, антибиотики – 16%, нейролептики – 10 %.
Клиника лекарственной болезни
Реакция быстрого типаАнафилактический шок, крапивница, отёк Квинке, бронхоспастический синдром
Реакция подострого типа
Лекарственная лихорадка, агранулоцитоз, эритродермия, папулёзная экзантема
Реакция замедленного типа
Сывороточная болезнь, васкулиты, панцитопения, артриты, лимфадениты, поражение внутренних органов
Анафилактический шок
Смертельные исходы – 0,4 на 1 млн. населения в год.Наиболее часто вызывают пенициллин, рентгеноконтрастные вещества при парентеральном применении препаратов, но возможно развитие от перорального приема. Анафилактические реакции описаны при использовании инсулина, гормонов гипофиза, трипсина, АКТГ, гепарина, коклюшной, тифозной и противогриппозной вакцин, дифтерийного анатоксина.
Анафилактический шок
Возникает через 3-30 мин. после введения лекарства в сенсибилизированный организм. При латентно протекающей сенсибилизации (у медработников) возникает при впервые сделанных инъекциях, ингаляциях, попадании на кожу препарата.Клинические варианты:
Астматический (бронхоспастический)Гемодинамический (коллаптоидный)
Абдоминальный
Инфарктоподобный
Церебральный (инсультоподобный с психомоторными нарушениями)
Отёчно-уртикарный
Анафилактический шок
Легкий АШ: короткий продромальный период (5-10 мин.): зуд, высыпания по типу крапивницы, эритема, чувство жжения, отек Квинке, в том числе, в гортани. Больные успевают пожаловаться на свои ощущения: боли в грудной клетке, головокружение, головную боль, страх смерти, нехватку воздуха, схваткообразные боли в животе.При осмотре: бледность, цианоз, в легких –бронхоспазм, отсутствие сознания, АД 60/30 мм рт.ст., пульс нитевидный 120-150 в минуту, тоны сердца глухие.
Анафилактический шок
Среднетяжелый АШ: АД не определяется, непроизвольное мочеиспускание , дефекация, тонические и клонические судороги, носовые и желудочно-кишечные кровотечения.Анафилактический шок
Тяжелый АШ. Молниеносное развитие клинической картины: внезапная потеря сознания, резкий цианоз, пена у рта, расширение зрачков, судороги, тоны сердца не выслушиваются, АД не определяется, при отсутствии немедленных реанимационных мероприятий наступает смерть.возникает у 65% больных лекарственной болезнью
Особенности:
полиморфизм, возникновение через 5 минут (реакция острого типа), на 6–12 и даже 40 день после приема лекарств (при первичном приеме), часто сопровождается зудом.
Отек Квинке и крапивница
свидетельство выраженной степени сенсибилизации к препарату. Они могут привести к асфиксии, вызвать клинику синдрома Меньера, острого живота и т.д.
Ангионевротический отёк губ. Крапивница на пенициллин
Феномен Артюса-Сахарова – уплотнение, покраснение в месте повторного в/м, п/к введения препарата (напоминает постинъекционный абсцесс), что толкает на ненужное оперативное вмешательство.
Хроническая дискоидная красная волчанка. Поражение кожи ввиде «бабочки», поражение губы.
Местная локальная эритема – сигнал сенсибилизации к сульфаниламидам; скарлатино-, кореподобная сыпь – на прием витаминов группы В, хинина; «бабочка» на лице – на аспирин, новокаин, новокаинамид.Лекарственное поражение слизистой полости рта
Аллергический контактный дерматит , особенно в практике физиотерапевтов, поражение слизистых глаз аллергического характера – в практике окулиста.Поражение кожи – пузырчатка.
Поражение слизистой оболочки при лекарственной красной волчанке: гиперемия и атрофияВульгарная пузырчатка: на губах и слизистой полости рта
Синдром Лайелла – токсический эпидермальный некролиз, «синдром обожженной кожи»
Встречается чаще у женщин 40-60 лет после применения сульфаниламидов, антибиотиков, НПВС, сочетанном применении антибиотиков с анальгином, интравагинальных противозачаточных средств, нередко на фоне сахарного диабета, сепсиса, злокачественной лимфомы.Генерализованная зудящая эритема с острым развитием пузырей в эпидермисе с последующим слущиванием как при ожогах II-III степени. Одновременно поражаются слизистые оболочки, внутренние органы, развивается вторичный сепсис.
Смертельный исход при поражении 80% поверхности кожи.
Многоморфная экссудативная эритема Стивенсона-Джонсона – эрозивно-геморрагические поражения кожи и слизистых в виде кератита, конъюнктивита, уретрита, вагинита. Летальность 25%.
Многоморфная экссудативная эритема Стивенсона-Джонсона
Гнездная алопеция
Вызвать выпадение волос могут более 300 различных лекарственных веществ, на основе которых производится несколько тысяч препаратов.Алопеция является частым побочным действием химиотерапии.
«Сывороточная» болезнь
высыпания в месте введения, лихорадка, лимфаденопатия, артрит, миокардит, нефрит.У 87% больных лекарственной болезнью.
Анемии
Гемолитические
в связи с прямым повреждающим действием на эритроциты (закись азота) или образованием антител (пенициллин, салазопиридазин, допегит).
Апластические
(при наличии определенной генетической предрасположенности) – левомицетин, бутадион, сульфаниламиды и др.
Мегалобластные
(фолиеводефицитные) при приеме туберкулостатических средств, противосудорожных препаратов.
Нарушение лейкопоэза
Лейкопении и/или агранулоцитоз – сульфаниламиды, препараты пиразолона , туберкуло- и цитостатики;
Лейкоцитоз, нередко с эозинофилией (антибиотики, гормоны), лейкоцитоз с моноцитозом.
Тромбоцитопатии (тромбоцитопении)
Редки, связаны с поражением клеток – предшественников (мегакариоцитов) или самих тромбоцитов непосредственно или через развитие антител (курантил, хинидин, гепарин, препараты золота).
Лекарственная лихорадка
У 10% стационарных больных подъем температуры связан с приемом лекарственных средств.Это источник диагностических ошибок, расцениваемый врачами как обострение инфекции, что диктует назначение антибактериальных средств в то время, когда их надо отменить.
Лекарственная лихорадка
Диагностика:Появление на 7-14 дни лечения;
Исчезновение менее чем через 48-72 часа после отмены препарата «виновника»;
Отсутствие заболеваний, могущих объяснить повышение температуры тела;
Чаще всего возникают при лечении пенициллином, цефалоспоринами, реже – сульфаниламидами, барбитуратами, хинином;
Редко – единственное проявление ЛБ.
1. Пневмонит, альвеолит, легочная гиперэозинофилия (антибиотики, сульфаниламиды, изониазид);
2. Нарушение иннервации легких: блокада дыхательного центра (наркотические анальгетики, седативные, транквилизаторы); блокада нервно-мышечных синапсов (аминогликозиды);
3. Поражение плевры: серозиты, волчаночный синдром, в плевральной жидкости – эозинофилы (антибиотики, метотрексат); фиброз (пропранолол);
4. Поражения дыхательных путей: бронхоспазм (НПВС, бета-блокаторы, пенициллин, панкреатин, витамин В1 и др.);
5. Поражение сосудов: тромбоэмболии, тромбозы (половые гормоны); легочная гипертензия; легочной васкулит (нитрофураны, пенициллин, глюкокортикостероиды);
6. Некоронарогенный отёк легких (НПВС, лидокаин, метотрексат, опиаты, рентгенконтрастные вещества, кордарон).
7. Кандидоз: истощение, лихорадка, кровохарканье, эозинофилия.
Лекарственные поражения печени
Список препаратов, вызывающих поражение печени, в 1992 году насчитывал 808 наименований лекарственных средств.Механизмы повреждения печеночной ткани
Прямое токсическое действие на гепатоциты с их последующим некрозом;
Нарушение обмена билирубина ;
Дилатация синусов и веноокклюзия;
Иммунологические реакции (ГЗТ, ГНТ).
Классификация лекарственных поражений печени
Острый гепатит (допамин, галотан и др.)Жировая дистрофия (тетрациклины, амиодарон)
Фиброз (метотрексат, вит. А, препараты мышьяка)
Хронический активный гепатит (нитрофураны, метилдопа, галотан, парацетамол, изониазид)
Некроз гепатоцитов (парацетамол, галотан)
Холестаз (половые гормоны, контрацептивы, метилтестостерон, циклоспорин А, эритромицин)
Опухоли (эстрогены)
Реакции гиперчувствительности (сульфаниламиды, хинидин, аллопуринол)
Сосудистые повреждения (цитостатики, половые гормоны)
Поражение нервной системы (15%)
Сонливость, депрессия (клофеллин, препараты раувольфии).Галлюцинации (сердечные гликозиды).
Головные боли.
Эпилептиформные припадки.
Поражение суставов – 20%
Лекарственный артрит сопровождает сывороточ-ную болезнь, реже – АШ, отек Квинке, лекарственную бронхиальную астму (антибиотики пенициллинового ряда, тетрациклины, вакцины, сыворотки, сульфаниламиды).Лекарственная подагра вследствие:
а) приема лекарств – источников экзогенных пуринов (панкреатин, препараты печени), б) угнетение секреции пуринов в дистальных канальцах почек (диуретики, салицилаты в малых дозах).
Пирофосфатная артропатия (тиреоидные гормоны)
Синдром СКВ – чаще у пожилых мужчин на гидралазин (апрессин), новокаинамид, изониазид.
Поражение суставов, как и лекарственная лихорадка – источник диагностических ошибок и повод к необоснованной лекарственной терапии.
Лекарственное поражение почек
Интерстициальный нефрит (НПВС, антибиотики, анальгетики)Гломерулонефрит (апрессин, Д-пенициламин)
Острая почечная недостаточность
Острая мочекаменная болезнь (витамин D, аскорбиновая кислота, цитостатики + диуретики, препараты кальция)
Хроническая лекарственная нефропатия (НПВС)
Папиллярный некроз (препараты йода, верографин)
Острый гемоглобинурический нефроз (делагил)
Тубулоинтерстициальная нефропатия
Аллергический цистит, уретрит
Лекарственные поражения желудочно-кишечного тракта
Функциональные расстройстваЯзвенные поражения желудка и кишечника
Аллергические поражения тонкого кишечника
Дисбактериоз, микоз
Панкреатит
Коллапс (бета-блокаторы, аминозин, новокаинамид)
Лекарственные васкулиты (антибиотики, сульфаниламиды, бутадион, сыворотки)
Аритмии:
желудочковая экстрасистолия (норадреналин + строфантин)
блокада, асистолия (бутадион, новокаинамид)
нарушения функции возбудимости (строфантин)
Кардиалгия
Перикардиты (эуфиллин)
Поражение эндокарда и клапанов (глюкокортикоиды, цитостатики, иммунодепрессанты)
Коронариит (оральные контрацептивы, препараты золота, хлористый кальций, рентгенконтрастные вещества)
Миокардит (противостолбнячная сыворотка, анатоксин, анальгин, новокаин, антибиотики пенициллинового ряда).
Диагностика лекарственной болезни
Тщательный сбор анамнеза, главным образом, аллергологического и о приеме лекарств.Клиника.
Частое сочетание указанных симптомов (синдромов).
Быстрая положительная динамика после отмены лекарства (исключение – поражение почек, печени, лихорадка).
Обследование у аллерголога.
Формулировка диагноза лекарственной болезни
Название болезниСтепень тяжести
Стадия болезни
Основные проявления или синдромы
Перечислить непереносимые препараты
Особенности течения процесса
Пример:
Лекарственная болезнь, тяжелое течение, некротические васкулиты, агранулоцитоз. Холестатический гепатит. Сенсибилизация к бутадиону.
«Лучшее
лекарство
для больного
- хороший врач»
М.В. Черноруцкий
Основную роль в профилактике лекарственной болезни играет высокообразованный врач
ИСХОДЫ
выздоровление – в 81%;переход в хроническое течение 13%. Примером хронического течения ЛБ является БА, рецидивирующие агранулоцитозы, хронический лекарственный гепатит, хронический интерстициальный нефрит;
остаточные явления после затяжного течения лекарственной аллергии с необратимыми явлениями: миокардитический кардиосклероз, пневмосклероз, адгезивный конъюнктивит;
смертность больных – 6,3%; причины – анафилактический шок, гипопластические анемии, агранулоцитоз, геморрагический энцефалит, миокардит, васкулиты.