Миастения может быть вызвана следующими факторами:
- При наличии опухоли вилочковой железы.
- Гиперплазия тимуса.
- Системные заболевания соединительной ткани.
- Наличие раковых опухолей.
При выше перечисленных патологиях, миастения встречается только как синдром.
- Наследственность.
- Изменение гормональных процессов в организме.
- Может встречаться при избирательном поражении двигательных нейронов.
Симптомы
У детей чаще всего можно встретить ювинильную форму миастении. Первыми признаками этого заболевания будут:
- ограничение движений глаз;
- может появиться двоение в глазах;
- происходит нарушение в работе жевательных мышц;
- нарушена глотательная функция;
- происходит изменения в работе мимических мышц;
- лицо ребёнка при этой болезни становится безэмоциональным;
- происходит опущение верхних век;
- взгляд неподвижный;
- речь становится невнятной.
Слабость мышц и сильная утомляемость чаще всего появляются вечером. Для миастении характерно появление только одного симптома. Затем, по прошествии времени, к нему присоединяются другие признаки этого заболевания.
Клинические признаки миастении проявляются по разному. Это зависит от того, какой орган поражён:
- Если затрагиваются мышцы лица, глотки, скелета, то появляются сбои в дыхании и нарушается деятельность сердца.
- Определить генерализованную форму можно по следующим признакам: поражаются мышцы головного отдела, мышцы шеи, рук, ног, тела. Сильная утомляемость появляется к концу дня, а также после физических нагрузок. Ещё одним признаком этой формы будет нарушенная координация движений у ребёнка.
- Если выявляется опущение верхнего века, двоение в глазах, появляется косоглазие, то говорить можно о глазной форме миастении. Работу мышц глаза можно восстановить при помощи короткого отдыха. Может быть непроизвольное колебательные движения глаз высокой частоты.
- При поражении мышц лица и глотки отмечается сочетание слабости мимических мышц и мышц гортани, нёба, языка. Это может привести к нарушению речи, а также произойдут сбои при глотании.
Диагностика миастении у ребёнка
Из-за разнообразия симптомов, диагностировать миастению становится затруднительно.
Диагноз ставится на основании клинических признаков проведении обследования ребёнка для установления патологической мышечной утомляемости. Для этого проводят следующие исследования:
- Делают прозериновую пробу
Её проводят при помощи введения раствора прозерина внутримышечно. Оценка результата производится да укола и через полчаса после него.
- Может быть резко положительная прозериновая проба, характеризующаяся исчезанием всех миастенических признаков.
- При положительной пробе выделяются отдельные симптомы.
- Если происходит снижение выраженности симптомов миастении, то можно судить о слабо положительной пробе.
- Распознать сомнительную пробу можно в случае незначительного изменения миастении.
- Отрицательная проба - клинические признаки не изменяются.
- Проводят магнитнорезонансную томографию (МРТ).
- Компьютерная томография.
- Поводят серологические анализы на выявление антител к АХР.
Осложнения
Миастения опасна тем, что может появиться внезапно и резко ухудшить состояние здоровья ребёнка. Осложнениями и последствиями этого заболевания могут быть:
- паралич;
- миастенический криз, это осложнения является опасным для жизни ребёнка. Он возникает при сильном ослаблении мышц, контролирующих процесс дыхания. В этом случае необходим аппарат искусственного дыхания. При лечении препаратами и фильтрации крови можно улучшить состояние маленького пациента;
- появление опухолей в тимусе, чаще всего являются доброкачественными и встречаются у 15% заболевших;
- может быть гипо- и гиперактивность щитовидной железы.
Лечение
Что можете сделать вы
Стоит внимательно относиться ко всем жалобам ребёнка на состояние его здоровья. При появлении тех или иных симптомов, стараться запоминать их появление или записывать. Так как болезнь развивается быстро, не стоит пренебрегать мелкими жалобами ребёнка, а обратиться за консультацией к врачу.
Что делает врач
Собирает анамнез жизни, здоровья, развития болезни. Проводит осмотр, назначает прохождение исследований. На их основании ставится точный диагноз и назначается лечение. Для того, чтобы вылечить миастению нужно устранить обострения болезней, а затем приступить к лечению хронического состояния. Могут быть назначены: плазмофорез, иммуноглобулины, общеукрепляющая терапия, кортикостероиды. При необходимости ребёнок будет направлен на операцию по удалению тимуса.
Профилактика
При подтверждении диагноза «миастения», ребёнок ограничивается во всех физических нагрузках. В летние периоды противопоказано долгое нахождение на солнце. Пересматривается рацион ребёнка. Он должен содержать низкокалорийные продукты питания. Ещё одним способом профилактики этой болезни является приём витамином, микро- и макроэлементов. Стоит избегать нервных потрясений, стрессовых ситуаций. Стараться вовремя выявлять и лечить все хронические заболевания.
Миастения является аутоиммунным заболеванием, которое проявляется необычной для ребенка утомляемостью и преходящей слабостью мышц. Данной болезни чаще подвержены девочки, средний возраст больных составляет 7 лет. Однако клинически подтверждено, что недуг может поражать и подростков (до 15% всех случаев), и взрослых.
Каковы причины миастении?
Болезнь бывает врожденной и приобретенной. Врожденная форма провоцируется мутацией в генах некоторых белков, участвующих в процессе сокращения мышечных волокон. В большинстве случаев, когда болезнь проявилась в возрасте от года до 17 лет, выявляются нарушения в вилочковой железе, являющейся главным органом иммунной системы человека. Для лечения необходима операция по ее удалению.
Приобретенная форма часто развивается на фоне стресса, нарушений функции иммунной системы, вирусов. Из всего числа больных данной формой на детский возраст приходится 1-3%.
Течение и особенности заболевания
Если у матери имеется миастения, то существует 10-20% шанс рождения ребенка с этим недугом. Однако миастенический синдром в этом случае имеет преходящую форму (длится от нескольких дней до 1,5 месяцев). У новорожденных болезнь проявляется следующим образом:
- слабый крик;
- гипотония мышц;
- трудности при сосании и дыхании.
Также могут развиваться:
- опущение (птоз) одного из органов;
- нарушение движения глаз;
- анемия;
- угнетение глубоких рефлексов;
- затруднение глотания.
Врожденная миастения у детей раннего возраста может провоцировать следующие типы расстройств:
- общая мышечная слабость с нарушением дыхания и функции сердца, а также без данных проявления;
- локальная мышечная слабость (лицо и глотка без нарушения дыхания и с ним; глаза);
- скелетно-мышечная слабость с нарушением дыхания и без.
Миастения классифицируется по нескольким признакам:
- возраст больного (неонатальная, юношеская, болезнь взрослых);
- наличие антител (серопозитивная, серонегативная);
- клиническая картина (преходящая с полным регрессом, непрогрессирующая в течение нескольких лет, прогрессирующая, злокачественная со стремительным нарастанием нарушений);
- степень нарушений (общая, локальная);
- тяжесть протекания (легкая, средняя, тяжелая);
- полнота восстановления после введения антител (полная, неполная, низкая);
- наличие ухудшения важных для жизни функций организма.
Симптомы у детей
Для малышей характерны следующие проявления заболевания:
- птоз органа;
- недостаточный объем движения глаз;
- снижение жевательной функции;
- двоение в глазах;
- нарушение мимики;
- трудности при глотании;
- необычная утомляемость верхних конечностей, шеи, мышц таза;
- неподвижный взгляд, опущенные веки, необычное выражение лица;
- речевые расстройства;
- гнусавость.
В основном болезнь начинается с одного симптома, но к нему присоединяются другие довольно стремительно. Первые несколько месяцев процесс распространяется на весь организм. Также встречаются локальные формы, которые у детей протекают тяжелее, чем у взрослых.
- Для общей формы характерно вовлечение мышц туловища, шеи, конечностей, быстрая утомляемость и слабость, усиливающиеся после нагрузки.
- Локальные формы подразделяются по пораженным отделам:
Глазное расстройство влечет нарушение движений глаз, косоглазие, одно- или двухсторонний птоз, двоение в глазах. Данные симптомы усиливаются к вечеру, могут снижаться после отдыха;
Скелетно-мышечное и глоточно-лицевое расстройство выражается в нарушение функции сердца и дыхания;
Отдельно глоточно-лицевая форма вызывает нарушение мимики, слабость языка, мускул гортани, что выражается в речевых и глотательных нарушениях.
Методы диагностики
- ЭНМГ.
- Серологическое исследование для определения наличия антител.
- Оценка внешней клинической картины.
- Клинические пробы.
- Дифференциальная диагностика с целью исключения болезней, которые имеют среди проявления миастенический синдром.
Лечение миастении у детей
Для лечения детей применяются консервативные и радикальные методы. К консервативным относится применение ряда препаратов. Они подбираются индивидуально на основе клинической картины и тяжести заболевания.
В ходе же хирургического вмешательства удаляется вилочковая железа. Именно она вызывает миастению в 70-80% случаев. Такое лечение показано при средней или тяжелой форме заболевания.
Для родителей крайне важно как можно скорее обратиться к специалисту - неврологу - для своевременной диагностики и назначения терапии. Это связано с тем, что при малой продолжительности миастении прогноз гораздо лучше, чем в том случае, когда болезнь длится более пяти лет.
В медицинском центре «СМ-Клиника» Вас готовы принять одни из лучших детских врачей Санкт-Петербурга. Запишитесь на прием как можно скорее, и Ваш ребенок будет здоров и счастлив.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Цены
| Наименование услуги (прайс не полный) | Цена |
|---|---|
| Прием врача-невролога лечебно-диагностический, первичный, амбулаторный | 1600 руб. |
| Консультация (интерпретация) с анализами из сторонних организаций | 2250 руб. |
| Консультация с назначением схемы лечения (на срок до 1 месяца) | 1800 руб. |
| Консультация с назначением схемы лечения (на срок более 1 месяца) | 2700 руб. |
| Консультация кандидата медицинских наук | 2500 руб. |
| Транскраниальное дуплексное сканирование (ТКДС) сосудов мозга | 3600 руб. |
| Электроэнцефалография | 3100 руб. |
| МРТ головного мозга | 4200 руб. |
| КТ головы (структура головного мозга) | 3300 руб. |
| Иглорефлексотерапия корпоральная (сеанс) | 1200 руб. |
| Иглоукалывание поверхностное | 1200 руб. |
Врачи
-
Архипенко Елена Юрьевна
Основная специальность : невролог
Стаж : 5 лет
Цена приёма : 1600 рублей Что входит в стоимость?
Запись на приём
-
Пицуха Светлана Анатольевна
Основная специальность : невролог
Стаж : 22 года
пр. Ударников, д. 19 (метро Ладожская)
Цена приёма : 1600 рублей Что входит в стоимость?
Запись на приём
-
Данилова Ольга Андреевна
Врач высшей квалификационной категории
Основная специальность : невролог
Стаж : 14 лет
ул. Маршала Захарова, д. 20 (метро Ленинский проспект)
Цена приёма : 1600 рублей Что входит в стоимость?
Запись на приём
-
Алмазов Кирилл Сергеевич
Врач первой квалификационной категории
Основная специальность : невролог
Стаж : 7 лет
Дунайский пр., д. 47 (метро Купчино)
Цена приёма : 1600 рублей Что входит в стоимость?
Запись на приём
-
Полузакрытые веки, невозможность поднять руку или сделать следующий шаг, нарушения речи, периодическая гнусавость голоса – этими ли симптомами характеризуется миастения? И если да, то как можно распознать грозное заболевание в самом начале?
Что такое миастения
При миастении нарушена передача нервного импульса от нервного окончания к мышце.Как утверждает медицинская энциклопедия, миастения – это особое заболевание, ведущим симптомом которого является мышечная слабость поперечнополосатых мышц. Причем эта слабость резко нарастает при выполнении каких-либо движений и уменьшается после хорошего отдыха, сна.
Основная причина миастении – расстройство передачи импульса между нервными окончаниями и мышцами за счет нарушения образования, выделения и прикрепления ацетилхолина к соответствующим рецепторам. Считается, что данное заболевание является аутоиммунным, поэтому достаточно хорошо поддается лечению гормональными препаратами, например Преднизолоном.
Миастения: симптомы, которые часто остаются нераспознанными
К сожалению, чаще всего миастению диагностируют уже в тех случаях, когда заболевание протекает несколько лет подряд и переходит в запущенную форму. По этой причине , резко нарастающую при повторяющихся движениях слабость необходимо расценивать как возможный симптом миастении до тех пор, пока этот диагноз не будет полностью опровергнут.
К ранним симптомам относятся:
- при разговоре – «затухание голоса»,
- затруднения при пережевывании твердой пищи вплоть до отказа от еды,
- нарушение глотания,
- быстрая утомляемость при расчесывании, подъеме по лестнице, обычной ходьбе,
- появление шаркающей походки,
- опущение век.
Наиболее часто поражаются глазодвигательные, мимические, жевательные мышцы, а также мускулатура гортани и глотки. Следующие пробы помогают выявить скрыто протекающую миастению:
- Если пациента попросить быстро открывать и закрывать рот в течение 30 секунд, то здоровый человек сделает около 100 движений, а страдающий миастенией – меньше.
- Лечь на спину, приподнять голову и удерживать ее в таком положении 1 минуту, смотря при этом на свой живот.
- Вытянуть руки и постоять так 3 минуты.
- Сделать 15–20 глубоких приседаний.
- Быстро сжимать и разжимать кисти – у больного миастенией это зачастую вызывает опущение век.
Локальная форма миастении характеризуется проявлением мышечной слабости определенной группы мышц, а при генерализованной форме в процесс вовлекаются мышцы туловища или конечностей.
Симптомы миастении у детей
Особое место занимает миастения у детей, ранние симптомы развития которой имеют некоторые свои особенности:
- Врожденная миастения. Быструю утомляемость мышечной системы можно заподозрить еще внутриутробно во время проведения УЗИ. При миастении движения плода менее активные, а то и вовсе могут отсутствовать. После рождения симптомы данной миастении похожи на миастению новорожденных. Гибель наступает из-за нарушения самостоятельного дыхания.
- Миастения новорожденных. Встречается у тех детей, матери которых сами страдают миастенией. Начинается она уже с первых дней жизни и может длиться около 2 месяцев. Ее основными симптомами могут стать следующие:
- ребенок более вял, чем другие новорожденные,
- дышит поверхностно,
- периодически поперхивается,
- крик у него слабый, более напоминающий писк,
- также он плохо сосет грудь и быстро устает,
- рот его приоткрыт,
- взгляд практически неподвижен,
- в некоторых случаях глотание тоже может быть затруднено.
Ребенок чаще погибает от удушья.
- Ранняя детская миастения. По данным специалистов встречается в возрасте до 2 лет, когда на фоне полного здоровья начинают появляться проблемы со зрением: непроизвольно опускаются веки, развивается паралич взора, косоглазие. В некоторых случаях малыш может отказываться ходить, бегать, ему трудно подниматься или спускаться по ступенькам, часто просится на руки. Отказ от еды может произойти в том случае, если в процесс вовлекаются жевательные мышцы.
- Юношеская и детская миастения. Развивается от 2 до 10 лет или в подростковом возрасте преимущественно у девочек. Среди ранних признаков необходимо обращать внимание на жалобы ребенка на появившуюся вдруг усталость, нарушение зрения, трудности с занятиями бегом, ходьбой на большие расстояния, приседаниями, выполнением физической работы по дому.
Миастения: симптомы локальной формы
- Глазная миастения. Для нее характерны: опущение века (птоз), двоение изображения (диплопия), ограничение подвижности глаз.
- Бульбарная форма. Проявляется слабостью мышц глотки, гортани и мягкого неба. В результате этого наблюдаются следующие симптомы:
- дисфония – голос становится слабым, как бы стихает по мере продолжения беседы, переходит на шепот, или появляется гнусавость;
- дисфагия – нарушается процесс глотания сначала твердой, а потом и жидкой пищи вплоть до того, что пациента приходится кормить через зонд;
- дизартрия – речь может стать нечленораздельной, произношение отдельных звуков искажается.
- Краниальная форма. К бульбарной форме присоединяется поражение жевательных и мимических мышц. При такой форме миастении мимика скудна, лицо приобретает моложавый вид за счет сглаживания морщинок, при улыбке движется только верхняя губа, а нижняя продолжает оставаться неподвижной (человек как бы рычит). Пациенту трудно жевать пищу, в тяжелых случаях – у него приоткрыт рот, а нижняя челюсть отвисает. Из-за поражения круговой мышцы рта нарушается произношение губных звуков.
При бульбарной и краниальной, а также генерализованной формах миастении может наступать обездвиживание мышц голосовых связок, что приводит к асфиксии.
Симптомы миастенического криза
Миастенический криз – это резкое ухудшение общего состояния организма, связанного с резкой слабостью мышц вплоть до их паралича. Наиболее характерными симптомами криза являются следующие:
- Дыхание: сначала оно частое, поверхностное, с вовлечением в акт дыхания межреберных мышц, а затем редкое и прерывистое. Лицо при этом становится красным, впоследствии приобретает синюшный, цианотичный оттенок. Пациент возбужден, тревожен. После полной остановки дыхания происходит потеря сознания и без оказания своевременной помощи очень быстро наступает клиническая смерть.
- Сердечно-сосудистая система: пульс учащается до 180 ударов в минуту, артериальное давление достигает отметки 200 мм рт. ст. Затем пульс урежается, становится нитевидным, слабым.
- Вегетативная нервная система: обильное слюноотделение, .
Если своевременно не оказать помощь, то происходит поражение мозга вследствие кислородного голодания.
Лечение
 В комплекс диагностических мероприятий при миастении входит электронейромиография.
В комплекс диагностических мероприятий при миастении входит электронейромиография. Лечение миастении проводится назначением гормональных средств, а также антихолинэстеразных препаратов. В тяжелых случаях могут быть назначены цитостатики. Во время холинэргического криза пациенту проводят ИВЛ до тех пор, пока его состояние не стабилизируется.
Заключение
Миастения является серьезным заболеванием, которое во многих случаях начинается исподволь. Заподозрить миастению и обратиться своевременно к врачу можно лишь в том случае, если знать ранние симптомы заболевания, а не списывать слабость и усталость на простое нежелание что-то делать.
К какому врачу обратиться
При появлении необъяснимой мышечной слабости необходимо обратиться к неврологу, ребенка показать педиатру, а затем детскому неврологу. Дополнительно понадобится осмотр ревматолога для исключения системных заболеваний соединительной ткани, ЛОР-врача, иммунолога.
Глюконат кальция является регулятором кальциево-фосфорного обмена, который используют с целью восполнения дефицита кальция в организме.
При дефиците данного элемента наблюдается развитие остеопении (уменьшается плотность костной ткани), остеопороза, а также различных метаболических нарушений.
Форма выпуска
Данный препарат относится к фармакологической группе средств, которые способствуют восполнению дефицита кальция в организме человека.
Глюконат кальция выпускается в виде таблеток для приема внутрь, а также в виде раствора для внутривенного и внутримышечного введения.
Количественное содержание активного вещества в таблетках составляет 500 мг. Вспомогательными веществами являются крахмал, тальк, стеарат кальция.
Фармакологическое воздействие
Использование кальция глюконата способствует оказанию гемостатического, противоаллергического, противовоспалительного воздействия.
Данное вещество принимает участие в формировании костных тканей, а также способствует оказанию следующих воздействий:
- Поддерживает стабильность функционирования сердечно-сосудистой системы.
- Регулирует процесс передачи нервных импульсов.
- Нормализует проницаемость сосудов.
Под воздействие данного микроэлемента наблюдается улучшение сокращения мышц у пациентов, в анамнезе которых есть мышечная дистрофия и миастения.
Препараты с кальция глюконатом в составе оказывают воздействие на функциональное состояние миокарда, принимают участие в формировании костных тканей. После внутривенного введения препарата наблюдается оказание следующих эффектов:
- увеличение возбуждения симпатической нервной системы;
- ускорение процесса образования адреналина;
- мочегонное воздействие.
Всасывание препарата осуществляется в области тонкой кишки. На этот процесс оказывают влияние такие факторы:
- наличие витамина Д;
- кислотность желудка;
- особенности питания пациента;
- дополнительное использование лекарственных средств, которые могут оказывать влияние на связывание ионов кальция.
Показания к использованию
Лекарство используют в следующих случаях:

Препарат в форме раствора для внутривенного и внутримышечного введения используют в ходе лечения следующих состояний:
- выявление гипокальциемии различного происхождения;
- гипопаратиреоза;
- паренхиматозного гепатита;
- токсических поражений печени;
- нефрита;
- эклампсии;
- воспалительных и экссудативных процессов;
- кожных заболеваний.
Лекарство используют в качестве дополнительного средства в ходе терапии заболеваний аллергического происхождения, а также аллергических реакций, спровоцированных использованием медикаментов. Препарат является антидотом солям магния и щавелевой кислоте.
Раствор кальция глюконата также может быть использован с целью оказания гемостатического воздействия при развитии легочного-желудочно-кишечного, маточного или носового кровотечения.
Способ применения, дозировка
 Точную дозировку лекарства определяет лечащий врач в индивидуальном порядке для каждой категории пациентов с учетом показаний к использованию.
Точную дозировку лекарства определяет лечащий врач в индивидуальном порядке для каждой категории пациентов с учетом показаний к использованию.
Перед началом использования таблетки ее рекомендовано мелко измельчить. Употреблять либо перед основным приемом пищи, либо спустя 60-90 минут после еды (запить молоком). Суточную дозу лекарства, которую подберет врач, следует равномерно распределить на несколько приемов в течение дня.
Внутривенное введение препарата должно осуществляться медленно, квалифицированным медицинским персоналом.
При передозировке возможно развитие слабости, рвоты, тошноты, колебаний артериального давления и других симптомов гиперкальциемии.
Противопоказания
Противопоказаниями к использованию кальция глюконата являются развитие гиперкальциемии, почечной недостаточности в тяжелой форме, склонности к образованию тромбов, непереносимости действующих или вспомогательных веществ лекарства.
Таблетки не используют в ходе лечения детей младше 3-летнего возраста.
Внутримышечное введение препарата также не рекомендовано в детском возрасте.
Препарат в виде таблеток используют с особой осторожностью при хронической почечной недостаточности умеренной тяжести,  дегидратации, электролитных нарушениях, поносе, хронической сердечной недостаточности, гиперкоагуляции, кальциевом нефроуролитазе.
дегидратации, электролитных нарушениях, поносе, хронической сердечной недостаточности, гиперкоагуляции, кальциевом нефроуролитазе.
Использование раствора требует особой осторожности при гиперкальциурии, незначительных нарушениях нормального функционирования почек, наличии в анамнезе пациента мочекаменной болезни.
В данном случае следует регулярно осуществлять контроль количества выделяемого с мочой кальция. Пациенты, склонные к образованию камней, должны увеличить количество потребляемой жидкости.
Побочные действия
Продолжительное использование кальция в форме таблеток может стать причиной запоров, раздражения слизистой оболочки ЖКТ, гиперкальциемии.
Раствор может спровоцировать тошноту, рвоту, диарею, брадикардию. Внутримышечное введение лекарства может стать причиной развития некроза.
Лекарственное взаимодействие
Если использовать одновременно Кальция глюконат и лекарственные средства из группы блокаторов кальциевых каналов, то возможно уменьшение их эффективности.
В случае внутривенного введения кальция до или после лекарственных средств на основе верапамила может наблюдаться уменьшение гипотензивного воздействия.
При сочетании с лекарственными средствами из группы сердечных гликозидов возможно увеличение кардиотоксического воздействия. По этой причине подобное сочетание лекарственных средств не рекомендовано.
При одновременном использовании с хинидином возможно увеличение токсического воздействия данного вещества.
 При сочетании кальция глюконата с антибактериальными средствами тетрациклинового ряда возможно замедление процесса их всасывания из желудочно-кишечного тракта и, как следствие, – снижение фармакологического воздействия.
При сочетании кальция глюконата с антибактериальными средствами тетрациклинового ряда возможно замедление процесса их всасывания из желудочно-кишечного тракта и, как следствие, – снижение фармакологического воздействия.
Необходимо в обязательном порядке сообщить лечащему врачу о том, какие группы препаратов используются совместно с кальцием или были использованы в недавнем времени.
Аналоги, стоимость
Стоимость данного лекарства формируется в зависимости от производителя продукции:
- Таблетки 0,5г, 20 шт. (Россия, Медисорб) – 24-26 руб.
- Таблетки 0,5г. 10 шт. (Россия, Ирбитский завод) – 4.50-6 руб.
- Раствор для внутримышечного и внутривенного введения 100 мг/мл, 10 шт. (Россия, Эллара) – 110-112 руб.
Аналогами препарата являются лекарственные средства с аналогичным составом: например, Кальция глюконат В. Браун (Германия), Виал (Китай), Кальция глюконат стабилизированный.
Отзывы
Согласно отзывам врачей, недостаток кальция в организме может стать причиной развития мышечных судорог, онемения конечностей, повышенной раздражительности. В том случае, если оставить без должного внимания снижение количества данного минерала в организме, то увеличивается риск стремительного снижения плотности костных тканей.
Данное состояние часто наблюдается у пациентов старших возрастных групп и влечет за собой серьезные последствия в виде переломов рук и ног. Своевременный прием препаратов, в состав которых входит кальций, позволяет решить эту проблему и препятствует развитию остеопороза.
«После наступления менопаузы врач рекомендовал прием кальция для того, чтобы снизить вероятность развития остеопороза. Склонна прислушаться к рекомендациям специалиста, поскольку про риск развития такого серьезного заболевания наслышана немало.
У препарата очень бюджетная стоимость, что позволяет его использовать регулярно. За время приема каких-либо побочных эффектов не возникало. Пропиваю курсами несколько раз в год, при этом нахожусь под постоянным наблюдением врача. Нареканий на препарат нет: его действием довольна и рекомендую всем женщинам старше 50 лет».
«Принимать кальций порекомендовал врач после перелома: для того, чтобы снизить вероятность развития остеомиелита и ускорить процесс выздоровления. Перед началом приема таблеток тщательно изучил инструкцию относительно дозы и продолжительности использования лекарства.
Удивило, что перед использованием кальция глюконата таблетку следует измельчить. Обратился с этим вопросом к врачу, который ответил, что подобная манипуляция позволяет улучшить процесс всасывания вещества. Для лучшего эффекта порекомендовал принимать измельченную таблетку с 1-2 каплями лимонного сока.
Для того чтобы улучшить полезное воздействие, принимал этот препарат совместно с другими витаминными комплексами для оказания более выраженного общеукрепляющего воздействия.
Дополнительно были задействованы элементы физиотерапии, а также лечебная гимнастика, поэтому результат лечения хороший. Могу рекомендовать кальций как эффективное, безопасное и недорогое средство, которое помогает справиться с последствиями переломов».
Александр
«Принимаю кальций для улучшений функционального состояния суставов и позвоночника. Выбор пал именно на кальция глюконат из-за его невысокой стоимости и эффективности. Недавно узнала информацию, что такой препарат будет лучше усваиваться, если принимать его после 18:00 и запивать большим количеством молока.
К тому же, вечерний прием кальция снижает вероятность вымывания полезного минерала из костной ткани в ночное время суток. Стараюсь использовать препарат после еды для того, чтобы снизить риск образования камней в почках».
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
Получить книгу
Миастения — что это за болезнь?
Миастения — это одно из аутоиммунных хронических заболеваний. Оно характеризуется снижением мышечного тонуса и быстрой утомляемостью. Код МКБ 10 у этого заболевания – G70, оно находится в одной группе с различными нарушениями работы нервно-мышечного волокон.
Впервые такое состояние описали еще в 17 веке, а в последнее время растет число людей, столкнувшихся с ним. Миастения гравис, как полностью называют эту болезнь, чаще встречается у женщин, а развивается в возрасте 20-30 лет, у детей бывает очень редко. Если заболевание не лечить, то оно постепенно прогрессирует, что со временем может привести к смерти пациента.
Причины заболевания
Миастения – болезнь плохо изученная. Считается, что она имеет генетическую природу. Нарушается работа гена, отвечающего за работу нервно-мышечных волокон. В норме эти соединения, которые называются синапсами, передают импульсы от нервов к мышцам, заставляя их сокращаться. Этот процесс регулируется различными биохимическими реакциями с участием медиатора ацетилхолина и фермента хилинэстеразы.
Патогенез заболевания сложен: в некоторых случаях нарушается работа вилочковой железы и гипоталамуса, которые отвечают за синтез этих веществ. Если вырабатывается слишком мало ацетилхолина или много холинестеразы, нервные импульсы блокируются, и мышца не может выполнять свои функции.
Причинами возникновения такого нарушения являются сбои в работе иммунной системы, когда организм вырабатывает антитела к собственным клеткам, разрушая ацетилхолин. Это может случиться после простудного или инфекционного заболевания, сильного стресса, гормонального сбоя или ослабления организма вследствие переутомления.
Признаки заболевания
Основной симптом болезни – это повышенная утомляемость мышц. В процессе физической работы, особенно при повторяющихся движениях, постепенно нарастает мышечная слабость, что со временем может привести к их парезу или параличу. Но после отдыха эти симптомы миастении исчезают, а по утрам пациенты несколько часов чувствуют себя совсем хорошо. При различных стадиях и формах заболевания появляются такие признаки:
- двоение в глазах;
- птоз — опущение верхнего века;
- слюнотечение;
- изменение голоса;
- нарушение функций жевания, быстрая утомляемость при употреблении твердой пищи;
- поперхивание при еде;
- затруднение дыхания;
- бедная мимика;
- изменение походки;
- слабость мышц конечностей и шеи;
- сухость кожи.
Формы миастении
Это заболевание у всех развивается по-разному. Чаще всего начинается миастения со слабости глазных и лицевых мышц, потом это нарушение переходит на мышцы шеи и туловища. Но у некоторых людей присутствуют только некоторые признаки заболевания. В соответствии с этим существует несколько видов миастении.
- Глазная форма характеризуется поражением черепно-мозговых нервов. Первым признаком этого является опущение верхнего века, чаще всего сначала с одной стороны. Больной жалуется на двоение в глазах, затруднения в движении глазными яблоками.
- Бульбарная форма миастении – это поражение жевательных и глотательных мышц. Кроме нарушения этих функций, у больного меняется речь, голос становится тихим, гнусавым, наблюдаются трудности в произношении некоторых звуков, например, «р» или «б».
- Но чаще всего встречается генерализованная форма заболевания, при которой сначала поражаются мышцы глаз, потом процесс распространяется на шею, верхние и нижние конечности. Особенно часто поражаются бедра и мышцы рук, больному сложно подниматься по лестнице, удерживать предметы. Опасность такой формы заболевания в том, что слабость распространяется на дыхательные мышцы.
Как определяется заболевание
Кроме жалоб больного и сбора анамнеза, диагностика миастении включает в себя различные тесты, аппаратное обследование и анализы.
Электромиография помогает определить реакцию мышц на нагрузку, а КТ или МРТ выявляют отсутствие заболеваний, которые могли бы вызвать похожие симптомы. Ведь миастенический синдром наблюдается при энцефалите, менингите, раковых заболеваниях, ботулизме, тиреотоксикозе. Но отличия в этом случае от миастении в том, что редко поражаются лицевые мышцы, а при проведении электромиографии наблюдается не замедление, а увеличение потенциала мышц при повторной стимуляции.
Следует также вовремя отличить миастению от мышечной дистрофии Дюшена, хотя симптомы у них разные. Мышечная дистрофия встречается в основном у мальчиков и начинается еще в детстве.
Чаще всего для постановки диагноза делают иммунологический тест для определения антител к ацетилхолину и проводят прозериновую пробу. Смысл ее в том, что после введения внутримышечно 1 мл препарата «Прозерина» состояние пациента через 30 минут значительно улучшается, а по прошествии 2-3 часов симптомы возвращаются.
Очень важным методом диагностики миастении являются различные пробы, позволяющие выявить степень слабости мышц, а также то, какие из них больше поражены. Так как утомляемость возрастает после повторяющихся движений, эффективными могут быть такие тесты:
- если попросить больного не менее 30 секунд смотреть в сторону или вверх, проявляется птоз и двоение в глазах;
- чтобы спровоцировать дизартрию и снижение силы голоса, нужно попросить пациента прочитать что-нибудь вслух;
- обнаружить слабость мышц шеи можно, если больной ляжет на спину и приподнимет голову, он не сможет удержать ее на весу более минуты;
- иногда при миастении проявляется феномен М. Волкер – многократно повторяющееся сжимание и разжимание кистей вызывает усиление птоза.
Кризы при заболевании
Миастения — это заболевание хроническое, оно постоянно прогрессирует. Если больной не получает правильного лечения, его состояние ухудшается. Тяжелая форма болезни может сопровождаться наступлением миастенического криза. Он характеризуется тем, что больной испытывает резкую слабость мышц, отвечающих за глотание и движение диафрагмы. Из-за этого его дыхание затруднено, сердцебиение учащается, часто наблюдается слюнотечение. Вследствие паралича дыхательных мышц может наступить смерть больного.
При передозировке антихолинэстеразных препаратов может наступить холинергический криз. Он выражается в замедлении сердцебиения, слюнотечении, судорогах, усилении перистальтики кишечника. Это состояние тоже угрожает жизни пациента, поэтому ему нужна медицинская помощь. Антихолинестеразный препарат необходимо отменить, а внутримышечно ввести его антитод – раствор «Атропина».
Как лечить заболевание
Миастения – это серьезная болезнь, которая требует постоянного врачебного наблюдения и лечения. Часто она приводит к инвалидности больного. Но правильное лечение миастении помогает добиться длительной ремиссии. Основное направление терапии заключается в применении препаратов, которые блокируют холинэстеразу. Наиболее эффективны при миастении «Калимин», «Оксазил», «Прозерин», «Галантамин», «Амбеноний». Их нужно применять длительное время, чередуя разные средства.
Препараты калия усиливают действие этих лекарств и улучшают сокращаемость мышц, поэтому их тоже назначают, например, «Калий-нормин» или «Хлористый калий». Помогает усилить действие антихолинэстеразных средств также диуретик «Верошпирон».
Генерализованная миастения требует более серьезного лечения. При тяжелом течении используются гормональные средства. Чаще всего это «Преднизолон» или препарат на его основе «Метипред». Обычно назначают по 12-16 таблеток в сутки по утрам через день. Если через пару месяцев наблюдается стойкая ремиссия, дозу понемногу снижают.
В последнее время также стали лечить миастению с помощью пульс-терапии. Этот способ заключается в том, что в течение 3-5 дней вводят высокие дозы «Метипреда». Если удалось добиться ремиссии, препарат постепенно отменяют. Но иногда приходится принимать его длительное время, часто в течение нескольких лет, по 60 мг через день.
Применяются для лечения таких больных также цитостатические иммунодепрессанты. «Азатиоприн» нужен для блокирования иммуноглобулинов и снижения концентрации антител к ацетилхолину. «Циклофосфамид» и «Метотрексат» тормозят их деятельность. Такая терапия показана больным, которым противопоказаны глюкокортикоиды. Но иногда эти лекарства чередуют.
В качестве вспомогательной терапии можно применять средства для улучшения метаболизма в мышечной ткани. Это препараты кальция, «Эфедрин», «Метионин», глутаминовая кислота, токоферола ацетат, витамины группы В. Лечение народными средствами не применяется, так как многие растительные препараты пациентам противопоказаны. Допустимы тонизирующие растения: женьшень, лимонник и другие по рекомендации врача.
Миастенический криз обязательно требует помещения больного в стационар в отделение неврологии. Там ему проводится плазмоферез для очищения крови от антител и искусственная вентиляция легких. Для более быстрого улучшения состояния вводятся «Прозерин», «Эфедрин» и иммуноглобулины.
При отсутствии эффекта от консервативной терапии и прогрессирующем течении заболевания применяется хирургическое лечение. Тимэктомия — это удаление вилочковой железы. У 70% пациентов после операции наблюдается улучшение состояния. Но сложность в том, что анестезия при этом заболевании имеет особенности.
Многие препараты противопоказаны таким больным, особенно миорелаксанты и транквилизаторы, а также морфин и бензодеазепины. Поэтому операцию проводят при серьезном состоянии больного и только у пациентов моложе 70 лет.
Правила поведения при миастении
Если диагноз поставлен вовремя, и больной выполняет все предписания врача, его работоспособность и образ жизни почти не меняются. Лечение миастении заключается в постоянном приеме специальных препаратов и соблюдении некоторых правил.
Запрещено таким больным загорать, выполнять тяжелую физическую работу и пить лекарственные препараты без рекомендации врача. Пациенты обязательно должны знать, какие противопоказания при миастении есть для приема лекарств. Многие препараты могут вызвать осложнение течения заболевания или развитие миастенического криза. Это такие лекарства:
- все препараты магния и лития;
- миорелаксанты, особенно курареподобные;
- транквилизаторы, нейролептики, барбитураты и бензодиазепины;
- многие антибиотики, например, «Неомицин», «Гентамицин», «Норфлоксацин», «Пенициллин», «Тетрациклин» и другие;
- все мочегонные препараты, кроме «Верошпирона»;
- «Лидокаин», «Хинин», оральные контрацептивы, антациды, некоторые гормоны.
Можно ли вылечить миастению
Раньше это заболевание считалось неизлечимым, 30% случаев заканчивались летальным исходом. Сейчас же прогноз миастении более благоприятный. При правильном подходе к терапии у более чем 80% пациентов наблюдается стойкая ремиссия. Они могут продолжать нормальную жизнь и даже сохраняют работоспособность. Стойкая инвалидность или даже смерть больного могут наступить при несвоевременном обращении к врачу или при несоблюдении назначенного лечения.
О таком заболевании, как миастения, многие даже не слышали. Поэтому не всегда вовремя обращаются за медицинской помощью. Это опасно, так как может вызвать осложнения. Но правильное лечение и соблюдение всех рекомендаций врача поможет больному вести нормальный образ жизни.
Добавить комментарий
Моя спина.ру © 2012-2018. Копирование материалов возможно только с указанием ссылки на этот сайт.
ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям
Что такое адинамия: симптомы и лечение болезни
Адинамия – слабость мышц, сопровождающаяся значительным снижением двигательной активности человека. Этот термин переводится как «отсутствие движения». Существует множество причин этого состояния, как широко распространенных, так и редко встречающихся.
- Причины возникновения адинамии
- При каких симптомах следует обращаться к врачу
- Методики лечения адинамии
- Профилактика заболевания
Можно выделить три вида адинамии:
- первичная мышечная слабость, когда мускулы перестают работать с прежней силой вследствие поражения самих сократительных волокон;
- нарушение мышечной работы и дистрофия вследствие нарушения иннервации, например, при инсультах;
- быстрая утомляемость мышц, например, при синдроме хронической усталости, тяжелых заболеваниях внутренних органов.
Причины возникновения адинамии
Работа мышц зависит от множества факторов: состояния мозга, периферических нервов, самих мышечных клеток, а также от уровня кислорода, гормонов, солей. Поэтому адинамия может быть вызвана разными патологическими состояниями.
Наиболее частые причины:
- Малоподвижный образ жизни. При этом мышечные волокна постепенно замещаются жиром и хуже сокращаются.
- Инфекционные заболевания с высокой температурой. Многие инфекции вызывают воспаление мышц и их последующую слабость, которая при выздоровлении постепенно проходит. Особенно это характерно для гриппа, болезни Лайма, поражения вирусом Эпштейн-Барра. Длительная адинамия может сопровождать ВИЧ-инфекцию, туберкулез и гепатит С.
- Беременность нередко сопровождается мышечной утомляемостью, вызванной повышенным уровнем стероидных гормонов и дефицитом железа.
- Болезни сосудов, ухудшающие кровообращение мышц (атеросклероз, сахарный диабет).
- Заболевания, сопровождающиеся нехваткой кислорода (сердечная недостаточность, болезни легких, анемия любого происхождения).
- Интоксикации (почечная недостаточность).
Причины адинамии, связанные с нарушением работы мозговых центров, отвечающих за движения:
- депрессия;
- любая длительная боль;
- лекарства (фторхинолоны, диклофенак, преднизолон, амиодарон, антиретровирусные препараты, иммунодепрессанты, статины);
- бессонница, работа в ночную смену, уход за маленьким ребенком.
Редкие причины:
При каких симптомах следует обращаться к врачу
Адинамия – это не заболевание, а признак, свидетельствующий о патологическом процессе в организме. При появлении мышечной слабости, ограничивающей активность человека, нужно обязательно обратиться к врачу. Этот симптом может быть ранним проявлением серьезного заболевания, которое при ранней диагностике можно успешно излечить.
Адинамию могут сопровождать разнообразные симптомы, вызванные основным заболеванием:
- лихорадка;
- боль в мышцах;
- зябкость конечностей;
- одышка;
- кожный зуд;
- расстройство сна;
- головная боль;
- нарушение координации движений и другие.
При появлении этих симптомов врач назначает обследование:
- анализы крови с определением количества кровяных клеток, уровня солей, гормонов, продуктов обмена веществ;
- электромиография;
- биопсия мышц;
- томография (компьютерная, магнитно-резонансная).
Методики лечения адинамии
Лечение мышечной слабости индивидуально. Оно зависит от причины, наличия сопутствующих заболеваний, возраста, выраженности адинамии и других факторов.
Чтобы улучшить работоспособность мышц независимо от причины болезни, врачи могут рекомендовать следующие способы:
- Регулярные физические тренировки в любом возрасте, желательно под руководством инструктора.
- Хорошее питание, включающее белки животного происхождения и витамины.
- Достаточное употребление жидкости и минеральных солей.
- Восстановление сна.
Большинству пациентов назначается физиотерапия и лечебная гимнастика. Некоторым будут полезны ортопедические приспособления: ходунки, трости, костыли.
Для подавления воспаления в мышцах и нервах используются глюкокортикоиды, при бактериальных инфекциях – антибиотики. Если адинамия вызвана анемией, назначают препараты железа или витамин В12. При нарушении солевого обмена показано внутривенное введение жидкости и электролитов.
В большинстве случаев мышечная слабость проходит под влиянием лечения. Она редко бывает единственным признаком какого-то серьезного заболевания.
Профилактика заболевания
Главная причина мышечной слабости – малоподвижный образ жизни. Поэтому для предотвращения ее развития необходимы регулярные физические тренировки. Особенно они необходимы пожилым людям, помогая им преодолеть возрастное снижение мышечной силы.
Для профилактики астении у молодых людей им следует правильно питаться, пить достаточно жидкости. Очень важны борьба со стрессом и нормальный сон. При появлении первых признаков повышенной утомляемости после исключения серьезных причин заболевания полезно принимать тонизирующие средства (элеутерококк, родиола розовая, женьшень) и зеленый чай.
Чтобы адинамия не возникал у ребенка, он должен больше находиться на свежем воздухе, играть в подвижные игры. Подросткам необходимо ограничить время пребывания у компьютера и телевизора. Помимо задержки мышечного роста неподвижность у детей может привести к недосыпанию, неврозам, снижению школьной успеваемости.
Для профилактики астении полезно:
- беречься от простудных заболеваний;
- отказаться от вредных привычек;
- регулярно проводить закаливающие процедуры.
Чтобы не пропустить дебют серьезного заболевания, следствием которого может стать адинамия, необходимо регулярно проходить медицинский осмотр. При появлении первых признаков неблагополучия или неэффективности начатого лечения следует обращаться к врачу.
Полезные статьи:
Это хроническое аутоиммунное заболевание, которое характеризуется отклонениями в работе нервно-мышечной передачи. Как правило, нарушается деятельность мышц лица, глаз, жевательной мускулатуры. Болезнь характеризуется мышечной слабостью, патологической утомляемостью, наличием кризисов. Количество людей, страдающих этим недугом, постоянно увеличивается. На 50000 населения приходится 1 больной миастенией.
Причины миастении
Недуг передается генетически. Вызывается он мутацией генов, которые отвечают за деятельность нервно-мышечных переключений. Носитель мутационного гена до поры до времени может даже не подозревать о наличии заболевания. Его пусковым механизмом может стать стресс, ОРВИ, снижение защитных функций. Все это приводит к образованию антител к собственным клеткам. Иммунитет начинает работать против нервно-мышечных синапсов. В здоровом организме эти соединения благодаря участию медиатора ацетилхолина передают сигнал от нервных окончаний к мышце.
При возбуждении нервной системы ацетилхолин через пресинаптическую мебрану поступает на рецепторы мышечной мембраны и вызывает ее сокращение. У человека, больного миастенией, этот сложный процесс нарушается. На поверхности синапсов формируется недостаточно ацетилхолина. В итоге он блокируется, и передача нервного импульса не происходит, что приводит к нарушению работы мышц. Миастения может возникнуть в возрасте от 20 до 40 лет. Женская половина человечества подвержена этому заболеванию 2 раза чаще, чем мужская.
Миастения часто возникает вместе с опухолью вилочковой железы или гиперплазией. Некоторые врачи связывают появление заболевания с другими проблемами нервной системы. Часто миастения начинает беспокоить человека после выявления рака легких, молочной железы, яичников или предстательной железы.
Симптомы
Главный симптом миастении - это повышенная утомляемость при длительной нагрузке на мышц. Сначала мышцы просто утомляются, а потом и вовсе перестают поддаваться управлению, «отказываются» работать. После продолжительного отдыха мышечная мускулатура восстанавливает функциональные возможности. Сразу после пробуждения человек чувствует прилив сил, однако в результате активной деятельности мышц, они снова ослабевают. По своим проявлениям миастения сходна с параличом, однако, в отличие от него мышцы имеют свойство восстанавливаться после отдыха.

При миастеническом кризисе наблюдается также учащенное дыхание, усиленная работа сердечной мышцы, повышение слюнотечения. Если у больного поражены дыхательные мышцы, то наступление миастенического криза представляет для него угрозу для жизни.
Миастения - это прогрессирующее заболевание, поэтому со временем состояние больного ухудшается. В некоторых случаях он может даже получить инвалидность.
Формы миастении

Миастенический криз
Как уже говорилось выше, миастения - это прогрессирующее заболевание. С течением болезни состояние больного ухудшается, симптоматика нарастает и становится тяжелее, нарушения в работе мышц все выраженее. У людей, которые давно страдают миастенией, нередко возникает миастенический криз. Это внезапный приступ, в результате которого резко появляется слабость глоточных и дыхательных мышц, нарушается работа сердечной мышцы, сильно течет слюна. Миастенический криз - это угроза для жизни, поэтому состояние миастеника нужно тщательно контролировать и вовремя оказывать помощь.
Диагностика
Диагностировать миастенические проявления может врач-невролог. Для диагностики он использует электромиографию, иммунологический или фармакологический тест. Передняя средостения исследуется при помощи компьютерной топографии.
При наличии сопутствующих заболеваний (они описаны выше) необходимо дополнительно обследовать больного на наличие признаков миастении. Много информации дает врачу и прозериновая проба. Под кожу больного вводится прозерин. Спустя полчаса невролог повторно обследует больного, чтобы проследить его реакцию на введенный препарат.
Еще один важный этап диагностики - анализ крови на антитела. Миастения - это аутоиммунное заболевание, поэтому наличие антител является весовым доказательством ее наличия. В процессе обследования важно исключить все схожие по симптоматике заболевания - менингит, энцефалит, миопатию и т.д.
Лечение миастении
Главная задача лечения миастении - это увеличить количество ацетилхолина. Синтезировать этот компонент довольно сложно, поэтому в лечении используются препараты, предотвращающие его разрушение. С этой целью в неврологии применяются медикаменты, содержащие неостигмин.
Если заболевание быстро прогрессирует, назначаются медикаменты, которые блокируют иммунный ответ, в этом заключается лечение в таком случае.
При выборе препаратов нужно учитывать, что миастеникам противопоказаны медикаменты с содержанием фтора.
Людям старше 70 лет удаляют вилочковую железу. Кроме этого, подбираются препараты для блокирования отдельных симптомов - подергивания века, остановки слюнотечения и т.д.
Улучшить состояние больного помогает «пульсотерапия». Такое лечение предполагает употребление гормональных препаратов. Сначала выписывается большая доза искусственных гормонов, но постепенно она снижается и сводится на «нет». Если случился миастенически криз, может понадобиться госпитализация. Больным в таком состоянии назначают плазмофероз и вентиляцию легких для лечения симптомов.
Относительно новый метод лечения миастении - криофероз. Лечение предполагает использование низких температур, которые помогают избавить кровь от вредных компонентов. Полезные вещества, содержащиеся в плазме, возвращаются в кровь больного. Метод является безопасным, поскольку отсутствует вероятность передачи инфекции и появления аллергической реакции. Криофероз улучшает общее состояние больного. Спустя 5-6 процедур устанавливается хороший стойкий результат.
Часто при лечении врачи назначают Калимин — антихолинэстеразное средство, так же известен, как Местинон, Пиридостигмин. Как и при любом аутоиммунном заболевании назначают кортикостероиды, в частности Преднизолон для лечения.

Стволовые клетки
Это инновационный метод лечения миастении. Он позволяет либо полностью излечиться от миастении, либо добиться длительной ремиссии. Стволовые клетки вводятся в организм через вену. Сразу после введения препарата наблюдается восстановление работы глазодвигательной мышцы, улучшается работа жевательных и мимических мышечных волокон, уходит птоз, нормализируется дыхание.
Народные способы лечения миастении в домашних условиях
Официальная медицина не приемлет применение народных методов для лечения миастении. Применять отдельные рецепты можно только в качестве вспомогательного средства, не прекращая медикаментозной терапии.
Овес
1 ст. тщательно вымытого овса залейте 1,6 литра чистой воды. Емкость поставьте на слабый огонь и оставьте на сорок минут. Снимите с плиты, дайте постоять еще часик, чтобы содержимое лучше настоялось. Отвар отфильтруйте через несколько слоев марли. Отвар необходимо употреблять 4 раза в сутки, за 30 минут до очередного приема пищи. В отвар добавляет небольшая ложечка жидкого меда. Лечение овсом должно продолжаться не менее трех месяцев. После этого делается перерыв на три недели и курс повторяется.
Чеснок и лук
Меленько покрошите небольшую чесночную головку, смешайте с 4 измельченными лимонами. 2 лимона следует очистить от кожуры, а 2 - измельчите вместе со шкуркой. Подготовленные компоненты соедините, добавьте к ним 1 литр меда и 0,2 литра масла льна. Средство употребляется по 1 ч.л. за 30 минут до очередного приема пищи.
Отлично помогает при миастении и лук. Для приготовления лечебного средства смешайте по 0,2 кг давленого лука и сахарного песка, соедините с литром воды, тщательно вымешайте. Емкость с содержимым поместите на плиту, установите слабый огонь. Уваривайте на протяжении 1,5 часов. Луково-сахарное средство принимайте по большой ложке трижды в сутки.
Сухофрукты
Чтобы предотвратить обострение миастении, больным рекомендуется обогатить рацион сухофруктами. В них содержится большое количество калия, который способствует восстановлению работы мышечных волокон. В профилактических целях полезно употреблять сушеные бананы, изюм, курагу. Их едят по отдельности или в составе салата, в качестве дополнения к кашам.
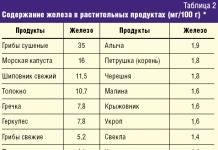
При миастении полезно есть пищу, богатую на ионы калия. Это сухофрукты, дыня, апельсины, тыква, чечевица, бобы, пастернак. Полезно есть продукты, содержащие кальций: молоко, капусту, спаржу, листья репы, фасоль, орехи, яичные желтки. Кальций помогает мышцам лучше сокращаться, повышает возбудимость нервных тканей. Для лучшего усвоения этого компонента необходимо также есть продукты с высоким содержанием фосфора. Он содержится в рыбе.
Меры предосторожности
Больным миастенией не рекомендуется психическое и физическое перенапряжение. Стоит отказаться от пребывания под ультрафиолетовыми лучами. Не стоит заниматься самолечением, поскольку миастения требует тщательной диагностики. Клиническая картина миастении схожа с другими заболеваниями, поэтому дифференцировать проявления недуга может только врач. Народные методы можно использовать только как дополнение к медикаментозному. При миастении нельзя принимать мочегонные и сенситивные препараты, антибиотики. Стоит ограничить употребление продуктов, содержащих магний. Этот компоненты отрицательно сказывается на состоянии больного.
Прогноз
Миастения - это сложное заболевание, поэтому прогнозировать его лечение довольно тяжело. Успех зависит от многих факторов: особенностей протекания заболевания, времени начала, формы, возраста больного и т.д. Сложнее всего лечению поддается генерализированная миастения. При строгом соблюдении всех рекомендаций лечащего врача удается добиться хороших результатов. Состояние больного значительно улучшается, увеличивается время ремиссии.
Миастения относится к хроническим недугам, поэтому больным приходится принимать медикаменты всю свою жизнь. Немаловажное значение имеет своевременное обследование. Это позволяет приостановить развитие болезни, предупредить прогрессирование и появление криза.
Лечение миастении симптоматическое и полностью излечиться нельзя.
Женщины, страдающие миастенией, могут забеременеть и родить малыша природным путем. Однако некоторым роженицам может быть предложен вариант кесарева сечения. Это зависит от индивидуальных особенностей организма, протекания беременности и миастении.
Часто задаваемые вопросы по этой теме
Сказывается ли миастения на здоровье ребенка?
Есть риск, что малыш родиться с неонатальной миастенией, то есть у него могут быть сильно ослаблены мышцы. Однако заболевание успешно лечится. Как правило, оно занимает не больше 7 дней. Дальнейшее развитие грудничка проходит в рамках нормы. В очень редких случаях у новорожденных возникает артрогрипоз. Это заболевание скелетно-мышечной системы. Оно проявляется с деформировании суставов и слабости мышечных волокон. Выявить их можно еще до рождения ребенка.
Может ли помешать миастения зачатию?
Женщины, страдающие миастенией, должны тщательно планировать беременность. Свое здоровье необходимо обсудить с гинекологом, терапевтом и неврологом. Прием большинства препаратов, которые назначаются при лечении миастении, никак не влияют на способность зачатия.
Как влияет миастения на протекание беременности?
Обострение недуга могут проявиться только в первом триместре беременности. В дальнейшем симптомы миастении уменьшаются, и заболевание практические не беспокоят беременную женщину.
Осложняет ли миастения роды?
Женщина, страдающая миастенией, должна рожать только в условиях стационара. Заранее следует определиться с местом родов, проконсультироваться с врачом и задать ему все интересующие вопросы. При родах также должен присутствовать невролог, который знаком со всеми тонкостями болезни рожающей женщины. Учитывая, что роженицы с миастенией быстро утомляются, то часто врачам приходится прибегать к кесареву сечению.
Миастения у детей
Если мама болеет миастенией, то примерно в 15% случаев у нее рождается ребенок с таким же заболеванием. Проявляются они сразу же после рождения. У малыша ослаблены отдельные группы мышц. Такой младенец должен находиться под особым контролем врачей. У малыша с миастеническими проявлениями нарушена функция глотания и дыхания. В большинстве случае миастения у новорожденных успешно лечиться. Как правило, через неделю симптомы сглаживаются, а уже через 2 месяца от недуга не остается и следа.
Миастения может также быть врожденной. Она провоцируется мутацией генов. Возникновение детской миастении может быть спровоцировано нарушениями в работе иммунной системы. Симптомы детской миастении: нарастающая слабость мышц, двоение в глазах, птоз и т.д.
Миастения: отзывы больных
Екатерина, 56 лет
Страдаю миастенией с 25 лет. У меня самая сложная - генерализированная форма. Состояние постоянно, то улучшалось, то ухудшалось. Лечилась по месту жительства традиционными методами. Родила здорового сына. Роды проходили нормально. Меня предупреждали, что у новорожденных в ряде случае возникает неонатальная миастения. Но этого не произошло. Сейчас сын уже взрослый, по-прежнему у него нет никаких признаков заболевания. На данный момент мое состояние начало ухудшаться, сильно беспокоит глаз. Хочу попробовать инновационные методы лечения, поскольку все традиционные успела перепробовать за долгие годы болезни.
Валентина, 50 лет
Миастенией я начала болеть в 1987 году. В этом же году мне удалили опухоль вилочковой железы. До хирургического вмешательства я чувствовала себя ужасно. После проведения операции симптомы не намного сгладились. Мне назначили «Калимин». Первые 3 года я принимала препарат трижды в сутки. В течение следующих 2 лет я постепенно снижала дозу. Вот уже 18 лет я живу обычной жизнью. За долгие годы лечения я поняла одно - нужна сила воли, терпение и жажда к жизни.
Марина, 22 года
Миастению мне поставили еще в 12 лет. Периодически состояние улучшается, но в основном оно «оставляет желать лучшего». В возрасте 22 лет мне предложили удалить вилочковую железу. Пока не согласилась, надеюсь на инновационные технологии, продолжаю пить «Калимин». Заболевание доставляет много неудобств. Приходится планировать свой день, отказываться от загара на пляже. Самое страшное, что прогнозов нет никаких. Однако я продолжаю надеяться на лучшее.
Ирина, 32 лет
Миастению поставили 3 года назад. Заболевание появилось неожиданно. Возвращаясь с работы, я почувствовала слабость в ногах и руках. На следующий день я обратилась в поликлинику, но диагноз мне так не поставили. Обращалась к разным врачам. Спустя 5 месяцев мне диагностировали миастению. Сначала удалили вилочковую железу - состояние осталось прежним. Обратилась к профессору местного медицинского университета. Он прописал мне «Калимин» и «Преднизолон». Состояние улучшилось, но ненадолго. Я бросила пить таблетки. 2 месяца назад впервые случился криз. Прописали снова те же медикаменты. Что будет дальше — не знаю, но поняла одно - не стоит бросать прием медикаментов.
Елена, 41 лет
Диагноз «миастения» мне поставили 2 года назад. Почти сразу удалили вилочковую железу. Однако на мое состояние это повлияло мало. Обратилась в одну из московских клиник, где мне прописали следующую схему лечения: 2 раза в год плазмофероз, весной и осенью - калий внутривенно. В остальное время - строго по графику принимаю «Калимин». Состояние нормализировалось. Конечно, не обходиться без профилактики, но я начала чувствовать «вкус жизни».
Миастения — это заболевание, которое может беспокоить больного на протяжении долгих лет. Без должного лечения оно быстро прогрессирует, возможно, возникновение криза. В последнее время появилось несколько инновационных методов лечения миастении: введение стволовых клеток, криофероз, пульсотерапия и т.д. Их результативность еще недостаточно изучена, поэтому использовать их лучше только в комплексе с традиционными методами. Это же касается и использования народных методов лечения.
Больные миастенией должны обязательно придерживаться диеты, которая позволит обогатить организм полезными компонентами. Не рекомендуется переутомляться, долго находиться под прямыми солнечными лучами.
Видео
Миастения. Как преодолеть мышечную слабость
О самом главном: Миастения, непереносимость фруктозы, гипертония
Миастения. Myasthenia Gravis